ผู้เขียน:
Randy Alexander
วันที่สร้าง:
24 เมษายน 2021
วันที่อัปเดต:
1 กรกฎาคม 2024
![็How to Use | วิธีการใช้ยาอินซูลิน (แบบเข็ม) สำหรับผู้ป่วยเบาหวาน [23/08/2018]](https://i.ytimg.com/vi/JQD6JMq_vgU/hqdefault.jpg)
เนื้อหา
ผู้คนเกือบสามล้านคนในสหรัฐอเมริกาใช้อินซูลินเพื่อรักษาโรคเบาหวานประเภท 1 หรือ 2 ในผู้ป่วยเบาหวานตับอ่อนผลิตอินซูลินไม่เพียงพอที่จะควบคุมคาร์โบไฮเดรตน้ำตาลไขมันและโปรตีนที่พบในอาหาร การใช้อินซูลินในผู้ที่เป็นเบาหวานชนิดที่ 1 จำเป็นต่อการดำรงชีวิต ผู้ป่วยโรคเบาหวานประเภท 2 จำนวนมากมักไม่สามารถควบคุมระดับน้ำตาลในเลือดได้ด้วยยาอาหารและการออกกำลังกายดังนั้นพวกเขาจึงเริ่มการบำบัดด้วยอินซูลิน การรักษาด้วยอินซูลินจำเป็นต้องมีความเข้าใจที่ถูกต้องเกี่ยวกับประเภทของอินซูลินที่ใช้วิธีการใช้และความมุ่งมั่นที่จะปฏิบัติตามคำแนะนำด้านความปลอดภัยเพื่อป้องกันการบาดเจ็บหรือการบาดเจ็บซ้ำซ้อน ปรึกษาแพทย์ของคุณสำหรับข้อมูลที่ครบถ้วนก่อนใช้อินซูลิน
ขั้นตอน
วิธีที่ 1 จาก 6: ตรวจสอบระดับน้ำตาลในเลือดของคุณ

ตรวจระดับน้ำตาลในเลือด ทำตามขั้นตอนเพื่อตรวจสอบและบันทึกระดับน้ำตาลในเลือดของคุณ- ล้างมือด้วยสบู่และน้ำจากนั้นซับให้แห้งด้วยผ้าขนหนู
- ใส่แถบทดสอบลงในเครื่องวัดน้ำตาลในเลือด
- ใช้มีดหมอดูดเลือดจากปลายนิ้ว
- อุปกรณ์ใหม่สามารถดึงเลือดจากส่วนอื่น ๆ เช่นปลายแขนต้นขาหรือแผ่นรองในมือ
- ปฏิบัติตามคู่มือการใช้งานเพื่อดำเนินการอย่างถูกต้องตามวิธีการทำงานของอุปกรณ์ อุปกรณ์ส่วนใหญ่ใช้สปริงเพื่อบรรเทาอาการปวดเมื่อผิวหนังได้รับความเสียหาย
- ปล่อยให้หยดเลือดสัมผัสกับแถบทดสอบในสถานที่ที่กำหนดก่อนหรือหลังสอดเข้าไปในมิเตอร์ขึ้นอยู่กับวิธีการทำงานของอุปกรณ์
- ระดับน้ำตาลในเลือดของคุณจะปรากฏบนหน้าจออุปกรณ์ บันทึกหมายเลขนี้พร้อมกับช่วงเวลาทดสอบ

บันทึก การตรวจระดับน้ำตาลในเลือดเป็นเครื่องมือหลักสำหรับคุณและแพทย์ในการกำหนดปริมาณอินซูลินที่เหมาะสมที่จะใช้- ด้วยการบันทึกระดับน้ำตาลในเลือดและวิธีอื่น ๆ เช่นการเปลี่ยนแปลงอาหารหรือการฉีดยาก่อนอาหารหรือกิจกรรมพิเศษที่มีขนมหวานจำนวนมากแพทย์ของคุณสามารถช่วยปรับปรุงการควบคุมโรคได้ โรคเบาหวาน.
- พกสมุดบันทึกติดตัวทุกครั้งที่ไปพบแพทย์

เปรียบเทียบผลการวัดกับช่วงเป้าหมาย แพทย์ของคุณสามารถให้ระดับน้ำตาลในเลือดที่เป็นเป้าหมายเฉพาะกับสภาพของคุณ- ช่วงเป้าหมายทั่วไปรวม 80 ถึง 130mg / dl เมื่อรับประทานก่อนอาหารและน้อยกว่า 180mg / dl หากรับประทาน 1-2 ชั่วโมงหลังอาหาร
- โปรดทราบว่าการตรวจสอบระดับน้ำตาลในเลือดเป็นสิ่งสำคัญอย่างยิ่งในการสร้างแผนการรักษาโดยรวม แต่ไม่ใช่วิธีที่จะระบุได้ว่าคุณดูแลสุขภาพได้ดีเพียงใด อย่าปล่อยให้ผลลัพธ์ทำให้คุณเสียใจ
- พูดคุยกับแพทย์ของคุณหากระดับน้ำตาลในเลือดของคุณสูงกว่าที่แนะนำเพื่อให้คุณและแพทย์สามารถปรับปริมาณอินซูลินได้อย่างเหมาะสม
วิธีที่ 2 จาก 6: ใช้เข็มฉีดยาอินซูลิน
รวบรวมเครื่องมือที่จำเป็น การใช้เข็มฉีดยาอินซูลินเป็นหนึ่งในวิธีการทั่วไปในการรับอินซูลินเข้าสู่ร่างกาย
- เตรียมอุปกรณ์ให้ครบชุดรวมทั้งเข็มฉีดยาและเข็มฉีดยาอินซูลินขวดแอลกอฮอล์อินซูลินและภาชนะบรรจุ
- นำขวดอินซูลินออกจากตู้เย็นประมาณ 30 นาทีก่อนใช้เพื่อให้อินซูลินลดลงที่อุณหภูมิห้อง
- ตรวจสอบวันหมดอายุของขวดอินซูลินก่อนใช้ อย่าใช้อินซูลินที่หมดอายุหรือเปิดมานานกว่า 28 วัน
ล้างมือให้สะอาดด้วยสบู่และน้ำ เช็ดให้แห้งด้วยผ้าสะอาด
- บริเวณที่ฉีดควรสะอาดและแห้ง ทำความสะอาดด้วยสบู่และน้ำก่อนดำเนินการต่อ
- อย่าใช้แอลกอฮอล์เช็ดผิวหนังเกี่ยวกับการฉีด ถ้าเป็นเช่นนั้นคุณควรปล่อยให้ผิวแห้งก่อนการฉีด
การทดสอบอินซูลิน หลายคนใช้อินซูลินมากกว่าหนึ่งชนิด สังเกตฉลากเพื่อให้แน่ใจว่าคุณใช้ผลิตภัณฑ์ที่ถูกต้องในปริมาณที่แนะนำ
- หากขวดอินซูลินอยู่ในภาชนะหรือมีฝาปิดให้ถอดและเช็ดขวดให้สะอาดด้วยผ้าเช็ดล้างแอลกอฮอล์ จากนั้นปล่อยให้อากาศแห้งและอย่าเป่าลงบนขวด
- ตรวจสอบองค์ประกอบของอินซูลิน ตรวจหาก้อนหรือเมล็ดที่ลอยอยู่ในโถ โถต้องมีสภาพสมบูรณ์ไม่แตกหรือเสียหาย
- อย่าเขย่าหรือรีดอินซูลินแบบใส คุณควรใช้อินซูลินในสถานะนี้แทนการผสมส่วนผสม
- อินซูลินบางชนิดมีสีขุ่นตามธรรมชาติ คุณสามารถม้วนเบา ๆ เพื่อให้ส่วนผสมละลายอย่างเท่าเทียมกัน อย่าเขย่าอินซูลินแรง ๆ
กรอกเข็มฉีดยาให้ครบถ้วน กำหนดปริมาณอินซูลินที่ต้องรับ. ถอดฝาออกจากเข็มระวังอย่าสัมผัสปลายเข็มหรือสัมผัสพื้นผิวอื่นเพื่อหลีกเลี่ยงการติดเชื้อ
- ดึงลูกสูบของกระบอกฉีดยาไปที่เส้นที่สอดคล้องกับปริมาณอินซูลินที่จะดึงออกจากขวด
- ดันเข็มผ่านด้านบนของขวดและดันลูกสูบเพื่อพ่นปริมาณอากาศในกระบอกฉีดยา
- วางเข็มไว้ในขวดและหลอดตั้งตรงโดยหันขวดกลับหัว
- ถือขวดและหลอดด้วยมือข้างหนึ่งค่อยๆดึงลูกสูบด้วยมืออีกข้างหนึ่งเพื่อดูดซับอินซูลิน
- ตรวจสอบฟองอากาศภายในท่อของเหลว ขณะที่เข็มยังคงอยู่ในขวดและคว่ำลงให้แตะเบา ๆ เพื่อถ่ายเทฟองอากาศไปที่ด้านบนของหลอด ดันอากาศกลับเข้าไปในขวดและดึงอินซูลินส่วนเกินที่จำเป็นเพื่อให้ได้ปริมาณเต็มที่ในหลอด
- ค่อยๆดึงเข็มออกจากขวดและวางเข็มฉีดยาบนพื้นผิวที่สะอาดและป้องกันไม่ให้เข็มสัมผัสกับสิ่งใด ๆ
อย่าดึงอินซูลินหลายชนิดมาไว้ในหลอดเดียวกัน หลายคนใช้อินซูลินชนิดผสมกันเพื่อแก้ปัญหาน้ำตาลในเลือดในระยะยาว
- หากคุณใช้อินซูลินหลายชนิดในการฉีดแต่ละครั้งคุณจะต้องดึงอินซูลินแต่ละชนิดเข้าไปในท่อตามคำสั่งที่แพทย์กำหนด
- หากแพทย์สั่งให้คุณใช้อินซูลินหลายชนิดในการฉีดครั้งเดียวคุณควรดึงอินซูลินออกมาตามคำแนะนำของแพทย์
- ทราบปริมาณอินซูลินสำหรับอินซูลินแต่ละชนิดที่จะใช้ว่าจะใส่อินซูลินชนิดใดก่อนและปริมาณอินซูลินทั้งหมดสูงสุดที่จะใส่ในกระบอกฉีดยาหลังจากที่ดึงออกมาแล้ว
- อินซูลินที่ชัดเจนและออกฤทธิ์เร็วจะถูกดึงเข้าไปในท่อก่อนตามด้วยสีขุ่นที่ออกฤทธิ์ช้า คุณควรหลีกเลี่ยงไม่ให้มีเมฆมากเมื่อผสมอินซูลินเข้าด้วยกัน
การฉีดอินซูลิน หลีกเลี่ยงแผลเป็นและไฝประมาณ 2.5 ซม. และอย่าฉีดอินซูลินในระยะ 5 ซม.
- หลีกเลี่ยงการฟกช้ำบวมหรือปวด
บีบผิวหนัง. ต้องฉีดอินซูลินเข้าไปในชั้นไขมันใต้ผิวหนัง สิ่งนี้เรียกว่าการฉีดเข้าใต้ผิวหนัง สร้างรอยพับของผิวหนังโดยการบีบผิวหนังเบา ๆ เพื่อหลีกเลี่ยงการฉีดเข้าไปในเนื้อเยื่อกล้ามเนื้อ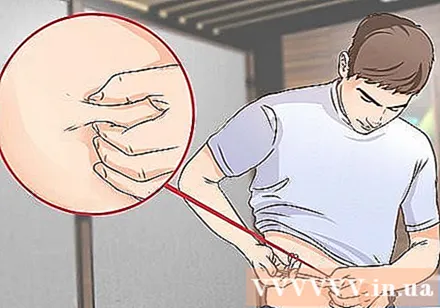
- สอดปลายเข็มที่มุม 45 หรือ 90 องศา มุมของเข็มขึ้นอยู่กับบริเวณที่ฉีดความหนาของผิวหนังและความยาวของเข็ม
- ในบางกรณีที่ผิวหนังหรือเนื้อเยื่อไขมันหนาขึ้นคุณสามารถดันเข็มไปที่มุม 90 องศาได้
- แพทย์ของคุณจะแนะนำให้คุณค้นหาว่าบริเวณใดในร่างกายของคุณสามารถบีบและมุมที่จะดันเข็มสำหรับแต่ละบริเวณที่ฉีดได้
ฉีดยาตามท่าทางการขว้างอย่างรวดเร็ว ดันเข็มเข้าไปในผิวหนังแล้วดันลูกสูบเบา ๆ เพื่อให้ยาเข้าสู่ร่างกายของคุณ ลูกสูบจะต้องถูกดันไปจนสุด
- ถือเข็มเข้าที่เป็นเวลาห้าวินาทีหลังการฉีดจากนั้นดึงเข็มออกจากผิวหนังที่มุมเดิม
- ปล่อยรอยพับของผิวหนัง ในบางกรณีแพทย์แนะนำให้คลายรอยพับของผิวหนังทันทีหลังฉีด พูดคุยกับแพทย์ของคุณเกี่ยวกับการฉีดอินซูลินที่เหมาะสมกับร่างกายของคุณ
- บางครั้งอินซูลินจะไหลออกจากบริเวณที่ฉีด จากนั้นคุณควรกดผิวเบา ๆ สองสามวินาที หากอินซูลินยังคงมีอยู่คุณควรปรึกษาแพทย์ของคุณ
วางเข็มและกระบอกฉีดยาลงในภาชนะ เก็บในที่ปลอดภัยให้พ้นมือเด็กและสัตว์เลี้ยง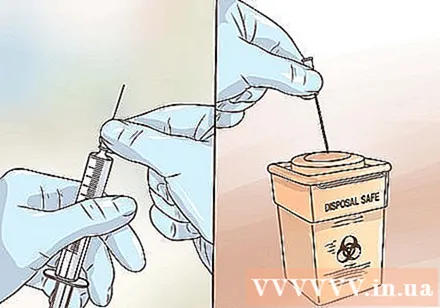
- เข็มและกระบอกฉีดยาใช้สำหรับการใช้งานครั้งเดียวเท่านั้น
- ทุกครั้งที่เข็มสัมผัสฝาขวดและผิวหนังของพวกเขาหมองคล้ำ เข็มทู่อาจเจ็บปวดและมีความเสี่ยงสูงที่จะติดเชื้อ
วิธีที่ 3 จาก 6: ใช้ปากกาอินซูลิน
เตรียมปากกาฉีด. ใส่อินซูลินสองสามหยดออกจากปลายเข็มเพื่อกำจัดฟองอากาศและสิ่งแปลกปลอมที่ขัดขวางอินซูลิน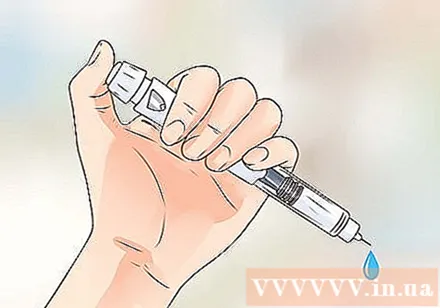
- หลังจากเตรียมการเสร็จสิ้นให้กำหนดขนาดยาที่จะใช้
- ใช้เข็มใหม่ปากกาที่เตรียมไว้และปริมาณที่ถูกต้องบรรจุลงในอุปกรณ์พร้อมที่จะฉีด
- ปฏิบัติตามคำแนะนำของแพทย์เมื่อบีบผิวหนังและดันปลายเข็มเพื่อให้ฉีดอินซูลินได้ผล
การฉีดอินซูลิน หลังจากกดปุ่มแล้วให้นับช้าๆถึงสิบก่อนที่จะถอนเข็ม
- หากคุณรับประทานในปริมาณมากแพทย์ของคุณอาจแนะนำให้คุณนับมากกว่าสิบเพื่อให้ยาดูดซึมเข้าสู่ร่างกายของคุณได้เต็มที่
- นับถึงสิบหรือมากกว่านั้นเพื่อให้ปริมาณเต็มเข้าสู่ร่างกายของคุณและหลีกเลี่ยงการรั่วไหลเมื่อเข็มถูกดึงออกมา
ใช้ปากกาฉีดแยกกัน อย่าใช้ปากกาฉีดและขวดอินซูลินร่วมกับผู้อื่น
- แม้จะมีเข็มใหม่คุณก็ยังเสี่ยงที่จะส่งต่อเซลล์ผิวหนังโรคหรือการติดเชื้อของคนอื่น
ทิ้งเข็ม หลังจากฉีดคุณต้องถอดเข็มออกทันที
- อย่าทิ้งปลายเข็มไว้กับปากกา ถอดเข็มออกเพื่อป้องกันอินซูลินรั่วออกจากปากกา
- การถอดเข็มยังช่วยป้องกันไม่ให้อากาศและสารปนเปื้อนเข้าไปในปากกาฉีด
- ก่อนทิ้งเข็มให้บรรจุลงในภาชนะอย่างดี
วิธีที่ 4 จาก 6: เปลี่ยนบริเวณที่ฉีด
สร้างแผนที่ หลายคนพบว่ามีประโยชน์ในการทำแผนที่สถานที่ฉีดยาเนื่องจากสามารถใช้รูปแบบเพื่อเปลี่ยนสถานที่ฉีดได้บ่อยครั้ง
- บริเวณที่ดีที่สุดสำหรับการฉีดอินซูลินคือหน้าท้องต้นขาและก้น บริเวณต้นแขนสามารถใช้ฉีดได้หากมีเนื้อเยื่อไขมันเพียงพอ
เปลี่ยนบริเวณที่ฉีดตามเข็มนาฬิกา พัฒนาระบบที่มีประสิทธิภาพสำหรับการหมุนเวียนบริเวณที่ฉีดอย่างต่อเนื่อง เคลื่อนไปรอบ ๆ ร่างกายของคุณต่อไปด้วยการฉีดแต่ละครั้งในตำแหน่งอื่น
- การใช้กลยุทธ์ตามเข็มนาฬิกาเป็นวิธีที่มีประสิทธิภาพในการเปลี่ยนบริเวณที่ฉีด
- ใช้แผนภาพร่างกายหรือภาพวาดเพื่อระบุสถานที่ฉีดใหม่หรือเพื่อเตรียมการฉีด แพทย์ของคุณสามารถช่วยคุณพัฒนาระบบเปลี่ยนบริเวณที่ฉีดได้
- ฉีดเข้าที่หน้าท้องห่างจากสะดือ 5 ซม. และไม่ไกลจากด้านข้างของร่างกายมากเกินไป มองในกระจกโดยเริ่มจากส่วนบนซ้ายของบริเวณที่ฉีดโดยเลื่อนไปที่บริเวณด้านขวาบนจากนั้นด้านขวาล่างและด้านซ้ายล่าง
- ย้ายไปที่ต้นขา เริ่มใกล้ร่างกายส่วนบนจากนั้นเลื่อนลงไปที่ร่างกายส่วนล่าง
- ที่บริเวณสะโพกเริ่มที่ด้านซ้ายและใกล้กับลำตัวด้านข้างจากนั้นเลื่อนไปที่เส้นแบ่งครึ่งจากนั้นไปทางขวาและไปทางเส้นแบ่งครึ่งไปยังพื้นที่ใกล้กับร่างกายด้านขวา
- หากแพทย์สั่งฉีดยาที่แขนคุณควรย้ายระบบไปที่บริเวณฉีดยาด้านบนหรือด้านล่าง
- บันทึกสถานที่ฉีดที่ใช้อย่างเป็นระบบ
ลดอาการปวด วิธีหนึ่งในการลดความเจ็บปวดด้วยการฉีดยาคือหลีกเลี่ยงการฉีดยาลงบนไรผม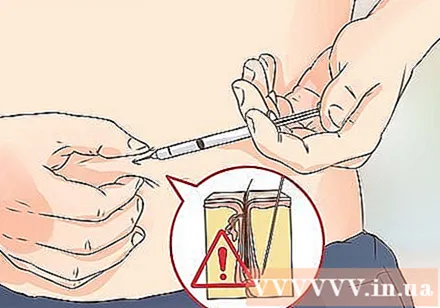
- ใช้เข็มที่มีเส้นผ่านศูนย์กลางสั้นและเล็ก เข็มสั้นช่วยบรรเทาอาการปวดและเหมาะสำหรับผู้ป่วยส่วนใหญ่
- ความยาวของเข็มสั้นในอุดมคติคือ 4.5 มม. 5 มม. หรือ 6 มม.
หยิกผิวหนังอย่างถูกต้อง บริเวณที่ฉีดหรือความยาวของเข็มบางจุดจะทำงานได้ดีขึ้นหากคุณบีบเบา ๆ เพื่อสร้างรอยพับของผิวหนัง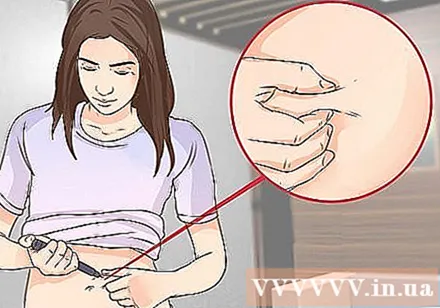
- ใช้นิ้วโป้งและนิ้วชี้จับผิวหนังเท่านั้น การใช้ทั้งมือสามารถยกเนื้อเยื่อของกล้ามเนื้อและเพิ่มความเสี่ยงในการฉีดอินซูลินและเนื้อเยื่อกล้ามเนื้อ
- อย่าบีบพับผิวหนัง ค่อยๆจับบริเวณผิวหนังให้เข้าที่เพื่อฉีด การใช้แรงกดอาจทำให้เกิดความเจ็บปวดและรบกวนการฉีดอินซูลิน
เลือกเข็มที่เหมาะสม เข็มสั้นเหมาะสำหรับผู้ป่วยส่วนใหญ่ใช้งานง่ายและเจ็บน้อยกว่า ปรึกษาแพทย์ของคุณเกี่ยวกับเข็มและกระบอกฉีดยาที่เหมาะสม
- จุดประสงค์ของการใช้เข็มสั้นหนีบผิวหนังและฉีดทำมุม 45 องศาเพื่อหลีกเลี่ยงการฉีดอินซูลินเข้าเนื้อเยื่อกล้ามเนื้อ
- พิจารณาใช้รอยพับของผิวหนังเมื่อเปลี่ยนบริเวณที่ฉีด การฉีดเข้าไปในบริเวณที่มีผิวหนังบางและเนื้อเยื่อของกล้ามเนื้อจำนวนมากมักจะต้องบีบผิวหนังและฉีดที่มุม
- พูดคุยกับแพทย์ของคุณเพื่อขอคำแนะนำเกี่ยวกับส่วนใดของร่างกายที่คุณต้องบีบผิวหนังเพื่อสร้างรอยพับของผิวหนังแม้จะใช้เข็มสั้น
- ในหลาย ๆ กรณีคุณไม่จำเป็นต้องยกหรือบีบผิวหนังเมื่อใช้เข็มสั้น
- เมื่อใช้เข็มสั้นคุณควรฉีดมุม 90 องศาในบริเวณที่มีเนื้อเยื่อไขมันเพียงพอ
วิธีที่ 5 จาก 6: ใช้วิธีอื่นในการฉีดอินซูลิน
พิจารณาใช้ปั๊มอินซูลิน ปั๊มอินซูลินที่มีสายสวนขนาดเล็กจะถูกสอดเข้าไปในผิวหนังด้วยเข็มที่ละเอียดซึ่งติดด้วยกาวพิเศษ สายสวนติดอยู่กับปั๊มที่ยึดและส่งอินซูลินผ่านปั๊ม อุปกรณ์นี้มีข้อดีข้อเสีย ประโยชน์ของการใช้ปั๊มอินซูลิน ได้แก่ :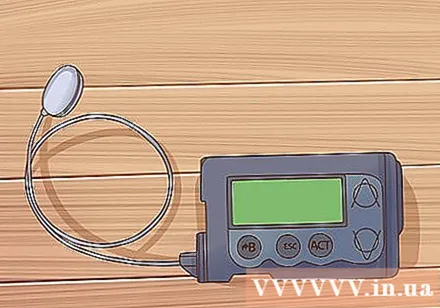
- ปั๊มไม่ต้องฉีดอินซูลิน
- ปริมาณอินซูลินจะถูกฉีดอย่างแม่นยำมากขึ้น
- โดยทั่วไปแล้วปั๊มจะช่วยเพิ่มการควบคุมเบาหวานในระยะยาว นี่เป็นหลักฐานจากผลการตรวจวัดค่าฮีโมโกลบิน A1c ในเลือด
- ปั๊มอินซูลินต่อเนื่องในบางกรณีจะวัดระดับน้ำตาลในเลือด
- ปั๊มยังสามารถให้ปริมาณเพิ่มเติมได้หากจำเป็น
- ผู้ที่ใช้เครื่องสูบน้ำมีโอกาสน้อยที่จะเกิดภาวะน้ำตาลในเลือดต่ำ
- ปั๊มมีความยืดหยุ่นมากขึ้นในแง่ของเวลาที่กินและสิ่งที่ควรกินและช่วยให้คุณเคลื่อนไหวร่างกายได้โดยไม่ต้องกินคาร์โบไฮเดรตเพิ่มเติม
สังเกตข้อบกพร่องในปั๊มอินซูลิน จากข้อมูลของ American Diabetes Association แม้ว่าเครื่องปั๊มอินซูลินจะมีข้อบกพร่อง แต่ผู้ป่วยส่วนใหญ่ยอมรับว่าข้อดีของพวกเขายังคงมีมากกว่า ข้อเสียบางประการในการใช้ปั๊มอินซูลิน ได้แก่ :
- เชื่อกันว่าปั๊มจะทำให้น้ำหนักเพิ่มขึ้น
- ปฏิกิริยาที่ร้ายแรงรวมถึงการสร้างคีโตนในโรคเบาหวานอาจเกิดขึ้นได้หากสายสวนถูกดึงออกโดยไม่ได้ตั้งใจ
- ปั๊มอินซูลินมีราคาแพง
- บางคนมีปัญหาในการต่อเครื่องมักคาดเข็มขัดหรือเข็มขัดกระโปรงหรือกางเกงบ่อยๆ
- โดยปกติแล้วปั๊มอินซูลินจะต้องเข้ารับการรักษาในโรงพยาบาลเป็นเวลาหนึ่งวันหรือมากกว่านั้นเพื่อติดตั้งสายสวนและให้คำแนะนำเกี่ยวกับวิธีใช้อุปกรณ์
ปรับตามปั๊ม. การใช้ปั๊มอินซูลินสามารถเปลี่ยนกิจกรรมประจำวันของคุณได้
- พัฒนากิจวัตรเพื่อ จำกัด เวลาในการปิดหรือเปิดอุปกรณ์ของคุณ
- มีปากกาสำรองหรือขวดอินซูลินและเข็มในกรณีที่ปั๊มไม่ทำงาน
- เรียนรู้การคำนวณระดับของคาร์โบไฮเดรตที่เพิ่มเข้าไปเพื่อควบคุมปริมาณอินซูลินในปั๊มของคุณ
- บันทึกน้ำตาลในเลือดของคุณอย่างแม่นยำ คุณควรจดบันทึกประจำวันและจดบันทึกว่าคุณใช้เวลาออกกำลังกายเท่าไหร่และคุณเพิ่มอาหารมากแค่ไหน ผู้ป่วยบางรายบันทึกข้อมูลสัปดาห์ละสามครั้งกระจายตลอดทั้งสัปดาห์เพื่อรักษาความสมดุลของข้อมูล
- แพทย์ของคุณจะใช้ข้อมูลเพื่อปรับปริมาณอินซูลินและปรับปรุงการรักษาโดยทั่วไป โดยปกติแพทย์จะประเมินระดับน้ำตาลในเลือดเฉลี่ยสามเดือนของผู้ป่วยเพื่อกำหนดระดับการควบคุมเบาหวานของผู้ป่วย
ปรึกษาแพทย์ของคุณเกี่ยวกับเครื่องมือสเปรย์ ผู้ฉีดอินซูลินไม่ใช้เข็มเพื่อส่งอินซูลินเข้าสู่ผิวหนัง สเปรย์อินซูลินจะใช้แรงดันอากาศหรืออากาศในการฉีดอินซูลินเข้าสู่ผิวหนังแทน
- เครื่องมือพ่นมีราคาแพงมากและใช้งานยาก เทคโนโลยีประเภทนี้ยังอยู่ในช่วงวัยเด็ก หากคุณกำลังพิจารณาวิธีการฉีดอินซูลินนี้ให้ปรึกษาแพทย์ของคุณ
- นอกจากค่าใช้จ่ายที่สูงแล้วอุปกรณ์ยังมีความเสี่ยงหลายประการรวมถึงการฉีดอินซูลินในปริมาณที่ไม่ถูกต้องและความเสียหายของผิวหนัง
- การวิจัยกำลังดำเนินการเพื่อพิจารณาความเสี่ยงและประโยชน์ของการให้อินซูลินในลักษณะนี้
ใช้เครื่องช่วยหายใจอินซูลิน อินซูลินที่ออกฤทธิ์เร็วบางชนิดสามารถใช้เป็นเครื่องช่วยหายใจได้เช่นเดียวกับเครื่องช่วยหายใจที่ใช้ในการรักษาโรคหอบหืด
- อินซูลินที่สูดดมจะรับประทานก่อนรับประทานอาหาร
- คุณยังคงต้องใช้วิธีอื่นในการฉีดอินซูลินที่ออกฤทธิ์ช้า
- เครื่องพ่นอินซูลินมีจำหน่ายในสหรัฐอเมริกา แต่ยังจำเป็นต้องมีการวิจัยเพิ่มเติม ยังคงมีการสำรวจความเสี่ยงและประโยชน์ของการใช้อินซูลินที่สูดดม
วิธีที่ 6 จาก 6: ปฏิบัติตามข้อควรระวังเพื่อความปลอดภัย
ปรึกษาแพทย์เพื่อขอคำแนะนำ อย่าพึ่งพาบทความหรือวิดีโอออนไลน์ที่แสดงวิธีฉีดอินซูลินด้วยเข็มฉีดยาเครื่องช่วยหายใจหรืออุปกรณ์อื่น ๆ แพทย์ของคุณสามารถตอบคำถามและแสดงวิธีใช้อุปกรณ์ที่ถูกต้อง (ตัวอย่างเช่นหากคุณใช้เข็มฉีดยาแพทย์ของคุณจะแสดงวิธีสร้างมุมฉีดยา) นอกจากนี้แพทย์ยังแนะนำปริมาณที่เหมาะสมและใบสั่งยาที่จำเป็น
หลีกเลี่ยงการใช้อินซูลินที่ทำให้เกิดอาการแพ้ ขอความช่วยเหลือจากแพทย์ทันทีหากคุณมีอาการแพ้
- อินซูลินบางชนิดได้มาจากสัตว์โดยเฉพาะสุกรและอาจทำให้เกิดอาการแพ้ได้ในบางคน
- อาการแพ้ประเภทที่พบบ่อย ได้แก่ ปฏิกิริยาเฉพาะที่และในระบบ ปฏิกิริยาในท้องถิ่นเกิดขึ้นพร้อมกับรอยแดงบวมเล็กน้อยและมีอาการคันบริเวณที่ฉีด ปฏิกิริยาทางผิวหนังประเภทนี้จะฟื้นตัวในไม่กี่วันถึงสัปดาห์
- อาการแพ้ตามระบบอาจปรากฏเป็นลมพิษหรือลมพิษทั่วร่างกายหายใจลำบากหายใจถี่หอบความดันโลหิตลดลงอัตราการเต้นของหัวใจเพิ่มขึ้นและเหงื่อออก นี่เป็นกรณีฉุกเฉินและคุณต้องเรียกรถพยาบาลหรือให้ใครสักคนพาไปห้องฉุกเฉินที่ใกล้ที่สุด
อย่าฉีดอินซูลินหากคุณมีภาวะน้ำตาลในเลือดต่ำ สิ่งนี้เกิดขึ้นเมื่อระดับน้ำตาลในเลือดลดลงอย่างรุนแรงอินซูลินทำให้ภาวะน้ำตาลในเลือดแย่ลง แต่คุณต้องได้รับคาร์โบไฮเดรตที่ออกฤทธิ์เร็วหรือน้ำตาลธรรมดาแทน
- ภาวะน้ำตาลในเลือดต่ำมีผลต่อการทำงานของสมอง
- อาการของภาวะน้ำตาลในเลือดต่ำอาจรวมถึงอาการวิงเวียนศีรษะสั่นปวดศีรษะตาพร่าสูญเสียสมาธิสับสนและพูดลำบาก อาการอื่น ๆ ได้แก่ ตัวสั่นเหงื่อออกมากอัตราการเต้นของหัวใจเพิ่มขึ้นรู้สึกกังวลและหิว
- การใช้อินซูลินที่ออกฤทธิ์เร็วในช่วงภาวะน้ำตาลในเลือดต่ำจะทำให้น้ำตาลในเลือดของคุณลดลงมากขึ้นและทำให้เกิดอาการสับสนไม่สามารถพูดคุยและหมดสติได้
- หากคุณฉีดอินซูลินโดยไม่ได้ตั้งใจขณะที่มีภาวะน้ำตาลในเลือดต่ำคุณควรแจ้งให้เพื่อนหรือสมาชิกในครอบครัวรีบขอความช่วยเหลือจากแพทย์หรือโทรแจ้งเหตุฉุกเฉินหากคุณอยู่คนเดียว ภาวะน้ำตาลในเลือดต่ำอย่างรุนแรงนั้นร้ายแรงมากและอาจเป็นอันตรายถึงชีวิตได้
- คุณสามารถย้อนปฏิกิริยานี้ได้โดยการดื่มน้ำส้มทานกลูโคสเม็ดหรือเจลหรือกินน้ำตาลทันที
ตรวจสอบสภาพผิวเพื่อตรวจหาความผิดปกติของการเผาผลาญไขมัน นี่เป็นปฏิกิริยาที่บางครั้งเกิดขึ้นกับผิวหนังด้วยการฉีดอินซูลินบ่อยๆ
- อาการของความผิดปกติของการเผาผลาญไขมัน ได้แก่ การเปลี่ยนแปลงของเนื้อเยื่อไขมันที่อยู่ด้านล่างของผิวหนัง การเปลี่ยนแปลงเหล่านี้รวมถึงเนื้อเยื่อไขมันที่หนาขึ้นหรือบางลงบริเวณที่ฉีด
- ตรวจสอบสภาพผิวอย่างสม่ำเสมอเพื่อหาภาวะไขมันในร่างกายเช่นเดียวกับการอักเสบบวมหรือสัญญาณของการติดเชื้อ
ทิ้งเข็มที่ใช้แล้วอย่างถูกต้อง อย่าทิ้งเข็มฉีดยาและเข็มในถังขยะปกติ
- ของมีคมรวมทั้งเข็มที่ใช้แล้วมีดหมอและเข็มฉีดยาถือเป็นของเสียที่เป็นอันตรายทางชีวภาพเนื่องจากสัมผัสโดยตรงกับผิวหนังหรือเลือดของมนุษย์
- ทิ้งเข็มที่ใช้แล้วหรือที่เสียหายในภาชนะที่มีคมเสมอ ขวดนี้ออกแบบมาสำหรับการทำลายเข็มฉีดยาและเข็ม
- ภาชนะมีคมสามารถพบได้ในร้านขายยาหรือทางออนไลน์
- ค้นหาคู่มือการบำบัดขยะชีวภาพในพื้นที่ของคุณ หลายจังหวัดและหลายเมืองเสนอคำแนะนำและโปรแกรมเฉพาะเพื่อช่วยคุณพัฒนาระบบบำบัดของเสียชีวภาพที่เป็นอันตรายแบบเดิม ๆ
- ใช้ชุดส่งใหม่ บาง บริษัท มีขนาดที่เหมาะสมสำหรับเซียนและจัดการกับลูกค้าเพื่อส่งคืนเมื่อโถเต็ม บริษัท จะกำจัดขยะชีวภาพที่เป็นอันตรายตามคำสั่งซื้อและข้อบังคับของท้องถิ่น
อย่าใช้ซ้ำหรือแบ่งปันเข็ม หลังจากฉีดคุณจะต้องโยนเข็มและกระบอกฉีดยาลงในภาชนะที่มีคม เมื่อคุณใช้ปากกาอินซูลินหมดให้โยนลงในภาชนะที่มีคม
- เข็มที่สัมผัสกับผิวหนังของคุณหรือบุคคลอื่นไม่เพียง แต่ทำให้หมองคล้ำเท่านั้น แต่ยังมีการติดเชื้อที่เป็นอันตรายและติดต่อได้อีกด้วย
อย่าเปลี่ยนยี่ห้ออินซูลิน ผลิตภัณฑ์อินซูลินบางชนิดมีลักษณะคล้ายกัน แต่ไม่เหมือนกัน คุณต้องปรึกษาแพทย์ก่อนเปลี่ยนชนิดของอินซูลิน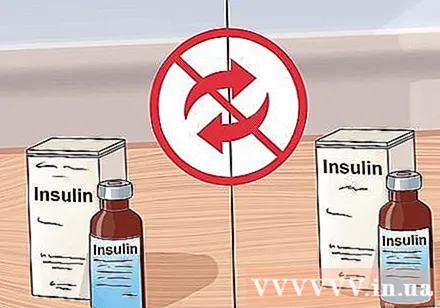
- แม้ว่าอินซูลินจะคล้ายกัน แต่แพทย์ของคุณก็เลือกชนิดที่ดีที่สุดสำหรับคุณและมีการปรับขนาดยาเพื่อตอบสนองในร่างกาย
- ใช้เข็มฉีดยาและเข็มชนิดเดียวกัน คุณอาจสับสนและฉีดอินซูลินในปริมาณที่ไม่ถูกต้องหากเข็มฉีดยาและเข็มไม่ตรงกัน
ห้ามใช้อินซูลินที่หมดอายุ ตรวจสอบอายุการเก็บรักษาบนผลิตภัณฑ์อย่างสม่ำเสมอ หลีกเลี่ยงการรับประทานอินซูลินที่หมดอายุ
- แม้ว่าวันหมดอายุอาจใกล้เคียงกับวันที่ซื้อ แต่คุณอาจยังได้รับอินซูลินไม่เพียงพอเมื่อใช้ผลิตภัณฑ์หมดอายุมีร่องรอยการปนเปื้อนหรือมีก้อนปรากฏอยู่ภายในขวด
ทิ้งอินซูลินที่เปิดมา 28 วัน หลังจากรับประทานครั้งแรกขวดอินซูลินจะถูกเปิด
- ซึ่งรวมถึงอินซูลินที่เก็บไว้อย่างเหมาะสมในตู้เย็นหรือที่อุณหภูมิห้อง เนื่องจากฝาของขวดอินซูลินเปิดอยู่อาจทำให้สารปนเปื้อนได้แม้ว่าจะเก็บไว้อย่างระมัดระวังก็ตาม
ระบุผลิตภัณฑ์และปริมาณ รู้จักยี่ห้ออินซูลินขนาดยาและชื่ออุปกรณ์ที่คุณใช้
- อย่าลืมใช้เข็มฉีดยาและเข็มที่มีขนาดเท่ากันตามที่แพทย์กำหนด
- การใช้ท่อ U-100 แทน U-500 นั้นอันตรายและในทางกลับกัน
- พูดคุยกับแพทย์ของคุณหากคุณสังเกตเห็นการเปลี่ยนแปลงใด ๆ ในผลิตภัณฑ์หรือมีคำถามใด ๆ