ผู้เขียน:
Bobbie Johnson
วันที่สร้าง:
2 เมษายน 2021
วันที่อัปเดต:
1 กรกฎาคม 2024

เนื้อหา
- ขั้นตอน
- ส่วนที่ 1 จาก 6: ปรับปรุงอาหารของคุณ
- ตอนที่ 2 จาก 6: ไลฟ์สไตล์แอคทีฟ
- ส่วนที่ 3 จาก 6: การบำบัดด้วยอินซูลินสำหรับเบาหวานชนิดที่ 2
- ส่วนที่ 4 จาก 6: การรักษาเสริม
- ส่วนที่ 5 จาก 6: ความช่วยเหลือทางการแพทย์
- ตอนที่ 6 จาก 6: เบาหวานคืออะไร
- เคล็ดลับ
- คำเตือน
โรคเบาหวานเป็นโรคที่ร่างกายไม่สามารถควบคุมระดับน้ำตาลในเลือดสูงได้ โรคเบาหวานเกิดขึ้นเมื่อตับอ่อนผลิตอินซูลินไม่เพียงพอ หรือเซลล์ในร่างกายไม่ดูดซึมอินซูลินที่หลั่งออกมาได้ดี หากไม่ได้รับการรักษา โรคเบาหวานสามารถทำลายอวัยวะได้เกือบทุกชนิด รวมทั้งไต ตา หัวใจ และแม้กระทั่งระบบประสาท อย่างไรก็ตาม ในสมัยของเรา โรคนี้ค่อนข้างคล้อยตามที่จะควบคุมได้ แม้ว่าโรคเบาหวานจะไม่ได้ "รักษาให้หายขาด" อย่างสมบูรณ์ แต่ด้วยการบำบัดด้วยอินซูลินและการใช้ชีวิตอย่างมีสุขภาพ แทบไม่มีผลกระทบต่อคุณภาพชีวิต บทความนี้อธิบายวิธีควบคุมโรคเบาหวานและหลีกเลี่ยงภาวะแทรกซ้อน
ความสนใจ:ข้อมูลในบทความนี้มีวัตถุประสงค์เพื่อให้ข้อมูลเท่านั้น ก่อนใช้วิธีใด ๆ ปรึกษาแพทย์ของคุณ
ขั้นตอน
ส่วนที่ 1 จาก 6: ปรับปรุงอาหารของคุณ
 1 กินผักและถั่วมากขึ้น โดยปกติ อาหารที่อุดมด้วยไฟเบอร์จะถูกย่อยและดูดซึมได้ค่อนข้างช้าโดยร่างกาย ซึ่งช่วยลดระดับน้ำตาลในเลือด โดยเฉพาะอย่างยิ่ง ถั่วมีใยอาหารสูง แคลเซียม แมกนีเซียม และโปรตีนจากพืช มันตอบสนองความต้องการของร่างกายสำหรับโปรตีนและไม่จำเป็นต้องกินเนื้อแดงซึ่งมีไขมันที่ไม่แข็งแรง
1 กินผักและถั่วมากขึ้น โดยปกติ อาหารที่อุดมด้วยไฟเบอร์จะถูกย่อยและดูดซึมได้ค่อนข้างช้าโดยร่างกาย ซึ่งช่วยลดระดับน้ำตาลในเลือด โดยเฉพาะอย่างยิ่ง ถั่วมีใยอาหารสูง แคลเซียม แมกนีเซียม และโปรตีนจากพืช มันตอบสนองความต้องการของร่างกายสำหรับโปรตีนและไม่จำเป็นต้องกินเนื้อแดงซึ่งมีไขมันที่ไม่แข็งแรง - ผักใบเขียว เช่น ผักโขม ผักกาดหอม และคะน้า ให้วิตามินมากมายและมีแคลอรีต่ำ ผักที่ไม่มีแป้ง เช่น หน่อไม้ฝรั่ง บร็อคโคลี่ กะหล่ำปลี แครอท และมะเขือเทศก็มีประโยชน์เช่นกันล้วนเป็นแหล่งที่ดีของเส้นใยอาหารและวิตามินอี
 2 กินปลาเป็นประจำ ปลาควรเป็นอาหารหลักในอาหารของคุณ เนื่องจากมีกรดไขมันโอเมก้า 3 สูง ปลาแซลมอนและปลาทูน่าอุดมไปด้วยกรดเหล่านี้โดยเฉพาะ เนื้อสัตว์มีสุขภาพดีและย่อยง่าย ปลาประเภทอื่นๆ ส่วนใหญ่ก็มีสุขภาพดีและปลอดภัยเช่นกัน เช่น ปลาแมคเคอเรล ปลาเฮอริ่ง ปลาเทราต์ในทะเลสาบ และปลาซาร์ดีน
2 กินปลาเป็นประจำ ปลาควรเป็นอาหารหลักในอาหารของคุณ เนื่องจากมีกรดไขมันโอเมก้า 3 สูง ปลาแซลมอนและปลาทูน่าอุดมไปด้วยกรดเหล่านี้โดยเฉพาะ เนื้อสัตว์มีสุขภาพดีและย่อยง่าย ปลาประเภทอื่นๆ ส่วนใหญ่ก็มีสุขภาพดีและปลอดภัยเช่นกัน เช่น ปลาแมคเคอเรล ปลาเฮอริ่ง ปลาเทราต์ในทะเลสาบ และปลาซาร์ดีน - ถั่วและเมล็ดพืช โดยเฉพาะวอลนัทและเมล็ดแฟลกซ์ ก็เป็นแหล่งของกรดไขมันโอเมก้า 3 ที่ดีเช่นกัน เพิ่มลงในอาหารของคุณ (เช่น ในสลัด) เพื่อเพิ่มปริมาณกรดโอเมก้า 3 ของคุณ นอกจากนี้ ปลายังช่วยลดการบริโภคเนื้อแดง ซึ่งช่วยลดไขมันและแคลอรี
 3 ให้ความสำคัญกับผลิตภัณฑ์นมไขมันต่ำ นมไขมันต่ำ โยเกิร์ต และชีสทำงานได้ดีเนื่องจากให้สารอาหาร แคลเซียม แมกนีเซียม และวิตามินที่หลากหลายแก่ร่างกายของคุณ โดยปราศจากไขมันที่ไม่ดีต่อสุขภาพ
3 ให้ความสำคัญกับผลิตภัณฑ์นมไขมันต่ำ นมไขมันต่ำ โยเกิร์ต และชีสทำงานได้ดีเนื่องจากให้สารอาหาร แคลเซียม แมกนีเซียม และวิตามินที่หลากหลายแก่ร่างกายของคุณ โดยปราศจากไขมันที่ไม่ดีต่อสุขภาพ - อย่างไรก็ตาม คุณไม่ควรสรุปว่าไขมันทั้งหมดเป็นอันตราย ร่างกายต้องการไขมันที่ดีต่อสุขภาพ รวมทั้งไขมันไม่อิ่มตัวที่เกิดขึ้นตามธรรมชาติที่พบในน้ำมันมะกอก ดอกทานตะวัน และน้ำมันงา
 4 จำกัดการบริโภคคาร์โบไฮเดรตอย่างง่าย. แทนที่อาหารประเภทแป้งขาว ขนมปังขาว พาสต้า และข้าวด้วยธัญพืชไม่ขัดสี ธัญพืชไม่ขัดสีมีแมกนีเซียม โครเมียม และใยอาหารสูงกว่ามาก แม้แต่มันฝรั่งธรรมดาก็สามารถทดแทนมันเทศ (มันเทศ) ได้
4 จำกัดการบริโภคคาร์โบไฮเดรตอย่างง่าย. แทนที่อาหารประเภทแป้งขาว ขนมปังขาว พาสต้า และข้าวด้วยธัญพืชไม่ขัดสี ธัญพืชไม่ขัดสีมีแมกนีเซียม โครเมียม และใยอาหารสูงกว่ามาก แม้แต่มันฝรั่งธรรมดาก็สามารถทดแทนมันเทศ (มันเทศ) ได้ - นอกจากนี้ยังหมายความว่าควรหลีกเลี่ยงอาหารทอดเนื่องจากมักโรยด้วยแป้งขาว แทนที่อาหารเหล่านี้ด้วยอาหารย่างและอบ ในไม่ช้าคุณจะพบว่าอาหารเหล่านี้มีรสชาติและน่ารับประทานมากขึ้น
 5 กินน้ำตาลให้น้อยที่สุด น้ำตาลพบได้ในผลิตภัณฑ์มากมาย เช่น ผลไม้ เครื่องดื่มที่มีน้ำตาล ไอศกรีม ของหวาน ขนมอบ เลือกอาหารที่มีสารให้ความหวานเทียม เช่น ขัณฑสกรและซูคราโลส เนื่องจากจะเพิ่มรสหวานให้กับอาหารแต่ไม่ให้น้ำตาลกลูโคสหรือเพิ่มระดับน้ำตาลในเลือด
5 กินน้ำตาลให้น้อยที่สุด น้ำตาลพบได้ในผลิตภัณฑ์มากมาย เช่น ผลไม้ เครื่องดื่มที่มีน้ำตาล ไอศกรีม ของหวาน ขนมอบ เลือกอาหารที่มีสารให้ความหวานเทียม เช่น ขัณฑสกรและซูคราโลส เนื่องจากจะเพิ่มรสหวานให้กับอาหารแต่ไม่ให้น้ำตาลกลูโคสหรือเพิ่มระดับน้ำตาลในเลือด - ปัจจุบันมีสารทดแทนน้ำตาลหลายชนิดที่สามารถเติมลงในอาหารและเครื่องดื่มได้อย่างง่ายดาย นอกจากนี้ยังมีผลิตภัณฑ์ต่างๆ มากมายในท้องตลาดที่ใช้สารทดแทนเทียมแทนน้ำตาล เมื่อเลือกผลิตภัณฑ์ในร้านค้า ให้ดูฉลากที่ระบุองค์ประกอบ
- เป็นครั้งคราว สามารถ มีผลไม้บางชนิด เช่น แอปเปิล ลูกแพร์ เบอร์รี่ ลูกพีช หลีกเลี่ยงผลไม้อื่นๆ ที่มีน้ำตาลสูง เช่น แตงโมและมะม่วง
 6 ควบคุมแคลอรี่ของคุณ จำเป็นไม่เพียงแต่จะต้องได้รับแคลอรี่ในปริมาณที่เหมาะสมเท่านั้น แต่ยังต้องตรวจสอบให้แน่ใจด้วย ถูกต้อง... ทุกคนมีความแตกต่างกัน ดังนั้นควรปรึกษาแพทย์ของคุณ - ขึ้นอยู่กับปริมาณอินซูลิน สุขภาพโดยทั่วไป และประวัติของโรคเบาหวาน พวกเขาจะแนะนำอาหารที่เหมาะสมสำหรับคุณ
6 ควบคุมแคลอรี่ของคุณ จำเป็นไม่เพียงแต่จะต้องได้รับแคลอรี่ในปริมาณที่เหมาะสมเท่านั้น แต่ยังต้องตรวจสอบให้แน่ใจด้วย ถูกต้อง... ทุกคนมีความแตกต่างกัน ดังนั้นควรปรึกษาแพทย์ของคุณ - ขึ้นอยู่กับปริมาณอินซูลิน สุขภาพโดยทั่วไป และประวัติของโรคเบาหวาน พวกเขาจะแนะนำอาหารที่เหมาะสมสำหรับคุณ - โดยปกติ RDA คือ 36 แคลอรีต่อน้ำหนักตัวหนึ่งปอนด์สำหรับผู้ชาย และ 34 แคลอรีต่อน้ำหนักตัวสำหรับผู้หญิง อาหารที่ถูกต้องควรเป็นคาร์โบไฮเดรต 50-60% โปรตีน 15% และไขมัน 30% นอกจากนี้ จำกัดปริมาณเกลือของคุณ
- เป้าหมายหลักสำหรับผู้ป่วยโรคเบาหวานประเภท 2 คือการลดน้ำหนักประมาณ 5-10% ไม่จำเป็นต้องลดจำนวนแคลอรี่ แต่คุณควรลดการบริโภคคาร์โบไฮเดรตและไขมัน
ตอนที่ 2 จาก 6: ไลฟ์สไตล์แอคทีฟ
 1 พูดคุยกับแพทย์ของคุณเกี่ยวกับระบบการออกกำลังกายที่เหมาะกับคุณ แพทย์ของคุณจะสามารถทดสอบความอดทนในการออกกำลังกายของคุณและกำหนดว่าการออกกำลังกายแบบใดที่คุณควรละเว้น พวกเขาจะออกกำลังกายอย่างเข้มข้นและระยะเวลาในการออกกำลังกายของคุณ และวางแผนการออกกำลังกายเพื่อช่วยให้คุณลดน้ำหนักและคงความฟิต
1 พูดคุยกับแพทย์ของคุณเกี่ยวกับระบบการออกกำลังกายที่เหมาะกับคุณ แพทย์ของคุณจะสามารถทดสอบความอดทนในการออกกำลังกายของคุณและกำหนดว่าการออกกำลังกายแบบใดที่คุณควรละเว้น พวกเขาจะออกกำลังกายอย่างเข้มข้นและระยะเวลาในการออกกำลังกายของคุณ และวางแผนการออกกำลังกายเพื่อช่วยให้คุณลดน้ำหนักและคงความฟิต - ตามกฎแล้ว การออกกำลังกายช่วยให้ผู้ป่วยเบาหวานมีสุขภาพที่ดีขึ้น และหากโรคไม่หายไปไกลเกินไป มันก็จะ "ลดลง" นอกจากนี้ การออกกำลังกายเป็นประจำสามารถช่วยให้คุณลดน้ำหนักได้ ซึ่งเป็นสิ่งสำคัญมากสำหรับการลดระดับน้ำตาลในเลือด ความดันโลหิต และระดับคอเลสเตอรอล นี่เป็นสิ่งจำเป็นเพื่อชะลอการลุกลามของโรค แก้ไขสถานะปัจจุบัน และปรับปรุงสุขภาพ
 2 ผสมผสานคาร์ดิโอเข้ากับการออกกำลังกายของคุณ การออกกำลังกายแบบแอโรบิกช่วยเพิ่มความไวของอินซูลินและช่วยควบคุมน้ำหนักตัวในผู้ป่วยโรคอ้วน ด้วยเหตุนี้ ลองเดินเร็ว กระโดดเชือก วิ่งจ๊อกกิ้ง หรือเทนนิส ทางที่ดีควรทำคาร์ดิโอวันละ 30 นาที ประมาณ 5 ครั้งต่อสัปดาห์ หากคุณเป็นมือใหม่ ให้เริ่มต้นด้วยเซสชั่น 5-10 นาที และค่อยๆ เพิ่มระยะเวลาเมื่อความอดทนของคุณเพิ่มขึ้น อย่างน้อยก็ดีกว่าไม่มีอะไรเลย!
2 ผสมผสานคาร์ดิโอเข้ากับการออกกำลังกายของคุณ การออกกำลังกายแบบแอโรบิกช่วยเพิ่มความไวของอินซูลินและช่วยควบคุมน้ำหนักตัวในผู้ป่วยโรคอ้วน ด้วยเหตุนี้ ลองเดินเร็ว กระโดดเชือก วิ่งจ๊อกกิ้ง หรือเทนนิส ทางที่ดีควรทำคาร์ดิโอวันละ 30 นาที ประมาณ 5 ครั้งต่อสัปดาห์ หากคุณเป็นมือใหม่ ให้เริ่มต้นด้วยเซสชั่น 5-10 นาที และค่อยๆ เพิ่มระยะเวลาเมื่อความอดทนของคุณเพิ่มขึ้น อย่างน้อยก็ดีกว่าไม่มีอะไรเลย! - หนึ่งในแบบฝึกหัดที่เบาที่สุดที่ไม่ต้องใช้อุปกรณ์หรือไปยิมคือการเดินง่ายๆ แม้ว่าจะดูเหมือนง่ายเกินไป แต่การเดินทุกวันสามารถปรับปรุงสุขภาพ การหายใจ ความชัดเจนของความคิด อารมณ์ ความสงบ และน้ำตาลในเลือดและความดันโลหิตต่ำได้ คุณยังสามารถออกกำลังกายเบาๆ ได้อย่างสนุกสนาน เช่น ปั่นจักรยานและว่ายน้ำ
- ผู้ที่มีโรคหัวใจและหลอดเลือด ผู้สูงอายุ และผู้ป่วยโรคแทรกซ้อนที่เกิดจากโรคเบาหวาน ควรประเมินสภาพของระบบหัวใจและหลอดเลือดก่อน ในกรณีนี้ คุณควรเริ่มการฝึกภายใต้การดูแลของแพทย์
 3 รวมการฝึกความแข็งแกร่งเข้ากับการออกกำลังกายของคุณ นี่คือขั้นตอนต่อไปหลังจากออกกำลังกายแบบแอโรบิค การฝึกความแข็งแกร่งช่วยเปลี่ยนแปลงร่างกาย: กล้ามเนื้อที่แข็งแรงจะเผาผลาญแคลอรีมากขึ้น ซึ่งสามารถช่วยให้คุณลดน้ำหนักและควบคุมระดับน้ำตาลในเลือดได้ นอกจากการฝึกแบบแอโรบิกแล้ว ขอแนะนำให้คุณออกกำลังกายแบบฝึกความแข็งแรงสัปดาห์ละสองครั้ง
3 รวมการฝึกความแข็งแกร่งเข้ากับการออกกำลังกายของคุณ นี่คือขั้นตอนต่อไปหลังจากออกกำลังกายแบบแอโรบิค การฝึกความแข็งแกร่งช่วยเปลี่ยนแปลงร่างกาย: กล้ามเนื้อที่แข็งแรงจะเผาผลาญแคลอรีมากขึ้น ซึ่งสามารถช่วยให้คุณลดน้ำหนักและควบคุมระดับน้ำตาลในเลือดได้ นอกจากการฝึกแบบแอโรบิกแล้ว ขอแนะนำให้คุณออกกำลังกายแบบฝึกความแข็งแรงสัปดาห์ละสองครั้ง - ไม่จำเป็นต้องไปที่โรงยิม ตัวอย่างเช่น คุณสามารถหยิบขวดน้ำที่บ้านได้ ยิ่งไปกว่านั้น การทำความสะอาดอพาร์ทเมนต์หรือการทำสวนยังถือเป็นการฝึกความแข็งแกร่งอีกด้วย
 4 พยายามลดน้ำหนัก. ผู้ป่วยส่วนใหญ่ควรลดน้ำหนักและพยายามให้ได้ดัชนีมวลกายในอุดมคติ (BMI) นี่เป็นสิ่งสำคัญอย่างยิ่งสำหรับผู้ที่เป็นโรคอ้วน ซึ่งมักมาพร้อมกับโรคเบาหวานประเภท 2 ในการวัด BMI ให้แบ่งน้ำหนัก (มวล) ของบุคคลเป็นกิโลกรัมด้วยกำลังสองของความสูงเป็นเมตร
4 พยายามลดน้ำหนัก. ผู้ป่วยส่วนใหญ่ควรลดน้ำหนักและพยายามให้ได้ดัชนีมวลกายในอุดมคติ (BMI) นี่เป็นสิ่งสำคัญอย่างยิ่งสำหรับผู้ที่เป็นโรคอ้วน ซึ่งมักมาพร้อมกับโรคเบาหวานประเภท 2 ในการวัด BMI ให้แบ่งน้ำหนัก (มวล) ของบุคคลเป็นกิโลกรัมด้วยกำลังสองของความสูงเป็นเมตร - ค่าดัชนีมวลกายในอุดมคติคือ 18.5-25 ดังนั้น หากค่าดัชนีมวลกายของคุณต่ำกว่า 18.5 แสดงว่าคุณมีน้ำหนักน้อย และหากมากกว่า 25 แสดงว่าคุณมีน้ำหนักเกิน
 5 สังเกตกิจวัตรการออกกำลังกายที่กำหนดไว้ พัฒนาตารางการฝึกอบรมเฉพาะที่เหมาะกับคุณที่สุด บุคคลใดต้องการแรงจูงใจในการออกกำลังกายเป็นประจำ ตัวอย่างเช่น คนที่คุณรัก เพื่อน หรือสมาชิกในครอบครัวสามารถกระตุ้นให้คุณสนับสนุนและให้กำลังใจคุณ และเตือนคุณถึงแง่บวกของการออกกำลังกาย
5 สังเกตกิจวัตรการออกกำลังกายที่กำหนดไว้ พัฒนาตารางการฝึกอบรมเฉพาะที่เหมาะกับคุณที่สุด บุคคลใดต้องการแรงจูงใจในการออกกำลังกายเป็นประจำ ตัวอย่างเช่น คนที่คุณรัก เพื่อน หรือสมาชิกในครอบครัวสามารถกระตุ้นให้คุณสนับสนุนและให้กำลังใจคุณ และเตือนคุณถึงแง่บวกของการออกกำลังกาย - คุณยังสามารถให้รางวัลตัวเองได้ (แน่นอนว่าไม่ใช่ช็อกโกแลตแท่ง!) สำหรับความสำเร็จ เช่น การลดน้ำหนักสักสองสามปอนด์ สิ่งนี้จะทำให้คุณมีความแข็งแกร่งมากขึ้นในการบรรลุเป้าหมายและปรับปรุงคุณภาพชีวิตของคุณ
ส่วนที่ 3 จาก 6: การบำบัดด้วยอินซูลินสำหรับเบาหวานชนิดที่ 2
 1 เริ่มรับประทานอินซูลิน การเตรียมอินซูลินมีสามประเภทหลัก: ออกฤทธิ์สั้น, ออกฤทธิ์ปานกลาง และให้ออกฤทธิ์นาน แม้ว่าอินซูลินจะใช้เป็นหลักสำหรับโรคเบาหวานประเภท 1 แต่ก็เป็น นำมาใช้ สำหรับการรักษาโรคเบาหวานทั้งสองประเภท แพทย์ของคุณจะพิจารณาว่าอินซูลินชนิดใดดีที่สุดสำหรับคุณ ปัจจุบันอินซูลินมีการบริหารโดยการฉีดเท่านั้น
1 เริ่มรับประทานอินซูลิน การเตรียมอินซูลินมีสามประเภทหลัก: ออกฤทธิ์สั้น, ออกฤทธิ์ปานกลาง และให้ออกฤทธิ์นาน แม้ว่าอินซูลินจะใช้เป็นหลักสำหรับโรคเบาหวานประเภท 1 แต่ก็เป็น นำมาใช้ สำหรับการรักษาโรคเบาหวานทั้งสองประเภท แพทย์ของคุณจะพิจารณาว่าอินซูลินชนิดใดดีที่สุดสำหรับคุณ ปัจจุบันอินซูลินมีการบริหารโดยการฉีดเท่านั้น - อินซูลินที่ออกฤทธิ์สั้นช่วยลดระดับน้ำตาลในเลือดได้อย่างรวดเร็วกลุ่มนี้รวมถึงยา "Actrapid NM", "Humulin R", "Gensulin R", "Rinsulin R" ผลของอินซูลินที่ออกฤทธิ์สั้นจะปรากฏขึ้นหลังจากผ่านไป 20 นาทีและคงอยู่ประมาณ 8 ชั่วโมง สามารถฉีดเข้าใต้ผิวหนัง ฉีดเข้ากล้ามเนื้อ หรือฉีดเข้าเส้นเลือดดำ
- อินซูลินที่ออกฤทธิ์ปานกลางช่วยลดระดับน้ำตาลในเลือดได้ช้ากว่า กลุ่มนี้รวมถึงยา "Biosulin N", "Gansulin N", "Gensulin N", "Insuman Bazal GT", "Insuran NPH", "Protafan NM", "Rinsulin NPH", "Humulin NPH" มีผล 2 ชั่วโมงหลังฉีดและคงอยู่เกือบวัน ยากลุ่มนี้เรียกอีกอย่างว่าโปรทามีนที่เป็นกลางของ Hagedorn โดยฉีดเข้าใต้ผิวหนัง
- อินซูลินที่ออกฤทธิ์นานช่วยลดระดับกลูโคสได้อีก มากกว่า อย่างราบรื่น. กลุ่มนี้รวมถึงยา glargine (Lantus) และ detemir (Levemir Penfill, Levemir FlexPen) พวกเขามีผลประมาณหกชั่วโมงหลังการฉีดและนานถึงสองวัน อินซูลินชนิดนี้ยังบริหารโดยการฉีดใต้ผิวหนังเท่านั้น
- ปริมาณอินซูลิน Humulin R โดยประมาณคือ 20 หน่วยสากลสามครั้งต่อวัน ยานี้ได้รับการบริหารในเวลาเดียวกันกับมื้ออาหารซึ่งช่วยให้บรรลุระดับน้ำตาลในเลือดที่ต้องการ
- การควบคุมอาหารและการออกกำลังกายที่เหมาะสมมักจะเพียงพอที่จะควบคุมโรคเบาหวานประเภท 2 หากยังไม่เพียงพอ แพทย์ของคุณอาจสั่งยาลดน้ำตาลในเลือดในช่องปาก
 2 โปรดทราบว่าคุณสามารถรวมอินซูลินประเภทต่างๆ ได้ ตัวอย่างเช่น ยาผสม ได้แก่ "Mikstard 30 NM" และ "Humulin M3" ซึ่งเป็นส่วนผสมของอินซูลินที่ออกฤทธิ์สั้นและปานกลาง เป็นที่ชัดเจนว่ายาดังกล่าวมีลักษณะเฉพาะในระยะสั้นและระยะยาว
2 โปรดทราบว่าคุณสามารถรวมอินซูลินประเภทต่างๆ ได้ ตัวอย่างเช่น ยาผสม ได้แก่ "Mikstard 30 NM" และ "Humulin M3" ซึ่งเป็นส่วนผสมของอินซูลินที่ออกฤทธิ์สั้นและปานกลาง เป็นที่ชัดเจนว่ายาดังกล่าวมีลักษณะเฉพาะในระยะสั้นและระยะยาว - ยาดังกล่าวแนะนำให้ใช้เฉพาะในบางสถานการณ์เท่านั้น แพทย์ของคุณจะพิจารณาว่าอินซูลินชนิดใด (และปริมาณเท่าใด) ดีที่สุดสำหรับคุณ
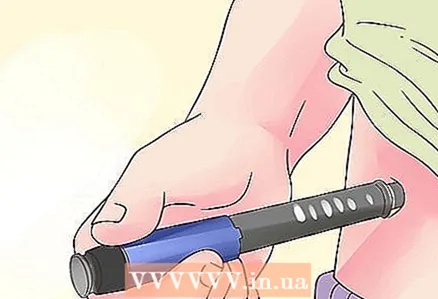 3 ใช้ปากกาอินซูลิน. เครื่องมือสำหรับการฉีดอินซูลินหลาย ๆ ครั้งเรียกว่า "ปากกา" หรือเครื่องฉีดอินซูลินอัตโนมัติและสามารถช่วยประหยัดเวลาและความยุ่งยากได้ เครื่องมือนี้สามารถปรับให้เข้ากับแผนการรักษาอินซูลินโดยเฉพาะและช่วยให้ฉีดเจ็บปวดน้อยกว่าเข็มฉีดยามาตรฐาน นอกจากนี้ยังง่ายต่อการพกพา
3 ใช้ปากกาอินซูลิน. เครื่องมือสำหรับการฉีดอินซูลินหลาย ๆ ครั้งเรียกว่า "ปากกา" หรือเครื่องฉีดอินซูลินอัตโนมัติและสามารถช่วยประหยัดเวลาและความยุ่งยากได้ เครื่องมือนี้สามารถปรับให้เข้ากับแผนการรักษาอินซูลินโดยเฉพาะและช่วยให้ฉีดเจ็บปวดน้อยกว่าเข็มฉีดยามาตรฐาน นอกจากนี้ยังง่ายต่อการพกพา - ไม่ว่าคุณจะใช้เข็มฉีดยาปากกาหรือเข็มฉีดยาธรรมดาก็ตาม ควรใช้ยาที่ได้จากวัสดุที่มาจากมนุษย์ มากกว่าที่มาจากสัตว์ เนื่องจากมีฤทธิ์แอนติเจนน้อยกว่าและมีแนวโน้มที่ร่างกายจะปฏิเสธว่าเป็นสิ่งแปลกปลอมน้อยกว่า สาร. นอกจากนี้ยังช่วยให้เซลล์เผาผลาญกลูโคสได้อย่างมีประสิทธิภาพมากขึ้น กระตุ้นการจัดเก็บไกลโคเจน และลดการสร้างกลูโคเนซิส (การผลิตกลูโคส)
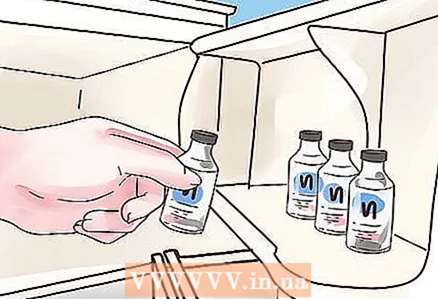 4 เก็บอินซูลินไว้ในอุณหภูมิที่เหมาะสม การเตรียมอินซูลินทั้งหมดควรเก็บไว้ในตู้เย็น แต่ไม่ควรแช่ในช่องแช่แข็ง ในขณะที่บริษัทอินซูลินผลิตปากกาอุณหภูมิห้อง การวิจัยพบว่าเครื่องมือเหล่านี้ควรแช่เย็นจนกว่าจะใช้งานครั้งแรก
4 เก็บอินซูลินไว้ในอุณหภูมิที่เหมาะสม การเตรียมอินซูลินทั้งหมดควรเก็บไว้ในตู้เย็น แต่ไม่ควรแช่ในช่องแช่แข็ง ในขณะที่บริษัทอินซูลินผลิตปากกาอุณหภูมิห้อง การวิจัยพบว่าเครื่องมือเหล่านี้ควรแช่เย็นจนกว่าจะใช้งานครั้งแรก - หลังการฉีดครั้งแรก ไม่ควรเก็บปากกาเข็มฉีดยาไว้ในตู้เย็น แต่ต้องเก็บไว้ที่อุณหภูมิห้องเพื่อไม่ให้อินซูลินตกผลึก
- นอกจากนี้ยังมีหลักฐานว่าการฉีดอินซูลินเย็นที่เก็บไว้ในตู้เย็นนั้นเจ็บปวดกว่าการฉีดอินซูลินที่อุณหภูมิห้อง
 5 ตรวจสอบระดับน้ำตาลของคุณที่บ้าน ผู้ป่วยโรคเบาหวานทุกคนต้องตรวจสอบระดับน้ำตาลในเลือดอย่างอิสระ ซึ่งช่วยควบคุมปริมาณยาและควบคุมระดับน้ำตาลในเลือดได้ดีขึ้น ความล้มเหลวในการตรวจสอบระดับน้ำตาลในเลือดของคุณอาจนำไปสู่ภาวะน้ำตาลในเลือดต่ำ ซึ่งเป็นระดับน้ำตาลในเลือดต่ำ ซึ่งอาจนำไปสู่ภาวะแทรกซ้อนหลายอย่าง เช่น การมองเห็นไม่ชัดและการคายน้ำ
5 ตรวจสอบระดับน้ำตาลของคุณที่บ้าน ผู้ป่วยโรคเบาหวานทุกคนต้องตรวจสอบระดับน้ำตาลในเลือดอย่างอิสระ ซึ่งช่วยควบคุมปริมาณยาและควบคุมระดับน้ำตาลในเลือดได้ดีขึ้น ความล้มเหลวในการตรวจสอบระดับน้ำตาลในเลือดของคุณอาจนำไปสู่ภาวะน้ำตาลในเลือดต่ำ ซึ่งเป็นระดับน้ำตาลในเลือดต่ำ ซึ่งอาจนำไปสู่ภาวะแทรกซ้อนหลายอย่าง เช่น การมองเห็นไม่ชัดและการคายน้ำ - บันทึกระดับน้ำตาลในเลือดของคุณเป็นเวลาครึ่งชั่วโมงก่อนและหลังอาหาร - หลังจากที่คุณย่อยอาหาร น้ำตาลในเลือดของคุณจะเปลี่ยนไป ซึ่งจะช่วยลดความเสี่ยงของการเกิด micro- และ macrovascular รวมถึงภาวะแทรกซ้อนทางระบบประสาท
- โดยทั่วไป แนะนำให้เก็บตัวอย่างจากด้านข้างของนิ้ว แทนที่จะใช้ปลายนิ้วเพื่อลดความเจ็บปวด เนื่องจากด้านข้างของนิ้วมีเส้นประสาทน้อยกว่าปลายนิ้ว จดผลลัพธ์ลงในสมุดบันทึกเฉพาะเพื่อให้คุณสามารถวิเคราะห์การเปลี่ยนแปลงของระดับน้ำตาลในเลือดกับแพทย์ของคุณ
 6 ตระหนักถึงปัญหาที่เกี่ยวข้องกับการรักษาด้วยอินซูลิน น่าเสียดายที่การบำบัดด้วยอินซูลินมีปัญหาบางอย่างที่ผู้ป่วยควรทราบ ปัญหาเหล่านี้รวมถึงต่อไปนี้:
6 ตระหนักถึงปัญหาที่เกี่ยวข้องกับการรักษาด้วยอินซูลิน น่าเสียดายที่การบำบัดด้วยอินซูลินมีปัญหาบางอย่างที่ผู้ป่วยควรทราบ ปัญหาเหล่านี้รวมถึงต่อไปนี้: - ภาวะน้ำตาลในเลือดต่ำ - อันตรายเพิ่มขึ้นหากผู้ป่วยไม่กินก่อนการฉีดครั้งต่อไปหรือเกินปริมาณอินซูลินที่ต้องการ
- การแพ้อินซูลินอาจเกิดขึ้นได้หากอินซูลินทำมาจากวัสดุที่มาจากสัตว์ ในกรณีนี้ แพทย์ควรเปลี่ยนยาที่ใช้อยู่ในปัจจุบันด้วยยาอินซูลินของมนุษย์ และกำหนดให้ยาสเตียรอยด์หรือยาแก้แพ้เฉพาะที่เพื่อบรรเทาอาการแพ้ อาการคัน บวม หรือปวด
- การดื้อต่ออินซูลินสามารถพัฒนาได้ ซึ่งมักจะมาพร้อมกับภาวะแทรกซ้อนอื่นๆ จากโรคเบาหวาน ในกรณีนี้ คุณต้องไปพบแพทย์ เนื่องจากอาจจำเป็นต้องเพิ่มปริมาณอินซูลินหรือเปลี่ยนแผนการรักษา
- เพิ่มน้ำหนักตัวและรู้สึกหิวโดยเฉพาะในผู้ป่วยเบาหวานชนิดที่ 2 ที่ทานยาลดน้ำตาลในเลือดในช่องปากแล้วเสริมการรักษาด้วยอินซูลิน
- การสลายไขมันของอินซูลิน นั่นคือ การเจริญเติบโตมากเกินไปของเนื้อเยื่อไขมันในชั้นใต้ผิวหนังที่บริเวณที่ฉีดอินซูลิน ก็เป็นปัญหาที่พบบ่อยเช่นกัน
ส่วนที่ 4 จาก 6: การรักษาเสริม
 1 พิจารณาใช้ผลิตภัณฑ์ซัลโฟนิลยูเรีย ยาเหล่านี้ลดน้ำตาลในเลือดโดยกระตุ้นให้ตับอ่อนผลิตอินซูลินมากขึ้น ซึ่งควบคุมระดับน้ำตาล นอกจากนี้ระดับน้ำตาลในเลือดลดลงอย่างรวดเร็วจึงควรรับประทานยาเหล่านี้พร้อมกับอาหารเพื่อรักษาสมดุลของอินซูลิน มาตรการนี้ป้องกันไม่ให้ระดับน้ำตาลในเลือดและภาวะน้ำตาลในเลือดต่ำเกินไป
1 พิจารณาใช้ผลิตภัณฑ์ซัลโฟนิลยูเรีย ยาเหล่านี้ลดน้ำตาลในเลือดโดยกระตุ้นให้ตับอ่อนผลิตอินซูลินมากขึ้น ซึ่งควบคุมระดับน้ำตาล นอกจากนี้ระดับน้ำตาลในเลือดลดลงอย่างรวดเร็วจึงควรรับประทานยาเหล่านี้พร้อมกับอาหารเพื่อรักษาสมดุลของอินซูลิน มาตรการนี้ป้องกันไม่ให้ระดับน้ำตาลในเลือดและภาวะน้ำตาลในเลือดต่ำเกินไป - ยาลดน้ำตาลในเลือด ได้แก่ โทลบูทาไมด์ ("บิวตาไมด์") ปริมาณที่แนะนำคือ 500 ถึง 3000 มิลลิกรัมต่อวัน ยานี้มีให้ในรูปแบบเม็ดและปลอดภัยสำหรับผู้ที่เป็นโรคไตและผู้สูงอายุ
- ยาอีกตัวหนึ่งคือคลอโพรพาไมด์ (Diabetal) ปริมาณรายวันในรูปแบบเม็ดยาสูงถึง 500 มิลลิกรัม โปรดทราบว่ายานี้อาจทำให้เกิดภาวะ hyponatremia (โซเดียมในพลาสมาต่ำ)
- รุ่นที่สองของยาเหล่านี้รวมถึง glibenclamide (Maninil หนึ่งเม็ดที่มีสารออกฤทธิ์ 5 มิลลิกรัมต่อวัน), gliclazide (Diabeton หนึ่งมิลลิกรัมต่อวันคุณสามารถค่อยๆเพิ่มขนาดยาเป็น 6 มิลลิกรัมยาปลอดภัยสำหรับโรคไต ), glipizide (Glibenez หนึ่งเม็ด 5 มก. ต่อวัน), glimepiride (Amaryl มีให้ในขนาด 1, 2 และ 3 มก.)
- ยาเหล่านี้มีซัลโฟนาไมด์ หากคุณแพ้สารนี้ ให้พิจารณาใช้ยาลดน้ำตาลในเลือดอื่นๆ นอกจากนี้ควรใช้ด้วยความระมัดระวังในผู้ป่วยโรคไตและผู้สูงอายุ
 2 ลองเมกลิทิไนด์. ยาเหล่านี้ช่วยเพิ่มการผลิตอินซูลินในตับอ่อน พวกมันทำงานภายในหนึ่งชั่วโมงหลังจากการกลืนกิน โดยปกติจะใช้เวลาครึ่งชั่วโมงก่อนมื้ออาหารเพื่อลดความเสี่ยงของภาวะน้ำตาลในเลือด
2 ลองเมกลิทิไนด์. ยาเหล่านี้ช่วยเพิ่มการผลิตอินซูลินในตับอ่อน พวกมันทำงานภายในหนึ่งชั่วโมงหลังจากการกลืนกิน โดยปกติจะใช้เวลาครึ่งชั่วโมงก่อนมื้ออาหารเพื่อลดความเสี่ยงของภาวะน้ำตาลในเลือด - ยาเหล่านี้ใช้เพื่อลดระดับน้ำตาลในเลือดระหว่างการเผาผลาญปริมาณที่แนะนำคือ 500 มิลลิกรัมถึง 1 กรัม 1-2 ครั้งต่อวันขึ้นอยู่กับระดับน้ำตาลในเลือด
 3 พิจารณาใช้บิ๊กกัวไนด์. ยาประเภทนี้ลดการดูดซึมกลูโคสในทางเดินอาหารและการผลิตกลูโคสในตับ รวมทั้งเพิ่มการดื้อต่ออินซูลินและเมแทบอลิซึมของกลูโคสแบบไม่ใช้ออกซิเจน มักใช้ร่วมกับซัลโฟนิลยูเรียเป็นยาเสริมสำหรับผู้ที่มีน้ำหนักเกิน อย่างไรก็ตาม ยาเหล่านี้มีผลข้างเคียงบางอย่าง เช่น ปวดท้องและท้องร่วง และในผู้ป่วยที่เป็นโรคตับหรือไต อาจทำให้เกิดกรดแลคติกได้
3 พิจารณาใช้บิ๊กกัวไนด์. ยาประเภทนี้ลดการดูดซึมกลูโคสในทางเดินอาหารและการผลิตกลูโคสในตับ รวมทั้งเพิ่มการดื้อต่ออินซูลินและเมแทบอลิซึมของกลูโคสแบบไม่ใช้ออกซิเจน มักใช้ร่วมกับซัลโฟนิลยูเรียเป็นยาเสริมสำหรับผู้ที่มีน้ำหนักเกิน อย่างไรก็ตาม ยาเหล่านี้มีผลข้างเคียงบางอย่าง เช่น ปวดท้องและท้องร่วง และในผู้ป่วยที่เป็นโรคตับหรือไต อาจทำให้เกิดกรดแลคติกได้ - Biguanides รวมถึงเมตฟอร์มิน ("Glucophage" ซึ่งมีอยู่ในรูปของเม็ด 500 และ 850 มก.) โดยมีปริมาณที่แนะนำต่อวันสูงถึง 2,000 มิลลิกรัม repaglinide ("Novonorm" 0.5 หรือ 1 มก. ก่อนอาหารแต่ละมื้อ) pioglitazone ("Glutazone ", 15/30 มิลลิกรัมวันละครั้ง).
 4 พิจารณาการปลูกถ่ายตับอ่อนในกรณีที่รุนแรง สำหรับรูปแบบที่รุนแรงของโรคเบาหวานที่มีภาวะแทรกซ้อน แพทย์ของคุณอาจแนะนำให้ปลูกถ่ายตับอ่อน ผู้ป่วยได้รับการปลูกถ่ายด้วยตับอ่อนที่แข็งแรง นั่นคือตับที่ผลิตอินซูลินในปริมาณที่เพียงพอ การดำเนินการนี้ทำได้ก็ต่อเมื่อวิธีการรักษาแบบอื่นไม่ได้ช่วย
4 พิจารณาการปลูกถ่ายตับอ่อนในกรณีที่รุนแรง สำหรับรูปแบบที่รุนแรงของโรคเบาหวานที่มีภาวะแทรกซ้อน แพทย์ของคุณอาจแนะนำให้ปลูกถ่ายตับอ่อน ผู้ป่วยได้รับการปลูกถ่ายด้วยตับอ่อนที่แข็งแรง นั่นคือตับที่ผลิตอินซูลินในปริมาณที่เพียงพอ การดำเนินการนี้ทำได้ก็ต่อเมื่อวิธีการรักษาแบบอื่นไม่ได้ช่วย - ตับอ่อนที่ปลูกถ่ายนั้นนำมาจากคนที่เพิ่งเสียชีวิตหรือนำตับอ่อนบางส่วนของบุคคลที่มีชีวิตไป
- แพทย์ของคุณจะพิจารณาว่าวิธีนี้เหมาะสมกับกรณีของคุณหรือไม่ โดยปกติ การบำบัด เช่น การบำบัดด้วยอินซูลิน การรับประทานอาหารที่เหมาะสม และการออกกำลังกายเป็นประจำก็เพียงพอแล้ว
ส่วนที่ 5 จาก 6: ความช่วยเหลือทางการแพทย์
 1 รับการทดสอบน้ำตาลในเลือดของคุณ เพื่อให้ได้ผลลัพธ์ที่แม่นยำ คุณไม่ควรกินหรือดื่มอะไร (ยกเว้นน้ำ) ประมาณ 6-8 ชั่วโมงก่อนการตรวจเลือด บรรทัดฐานคือ 4.1–6.3 mmol / L โดยมีค่าเส้นเขต 6.3–6.6 mmol / L จำเป็นต้องมีการทดสอบเพิ่มเติมเช่นการทดสอบความทนทานต่อกลูโคสในช่องปาก
1 รับการทดสอบน้ำตาลในเลือดของคุณ เพื่อให้ได้ผลลัพธ์ที่แม่นยำ คุณไม่ควรกินหรือดื่มอะไร (ยกเว้นน้ำ) ประมาณ 6-8 ชั่วโมงก่อนการตรวจเลือด บรรทัดฐานคือ 4.1–6.3 mmol / L โดยมีค่าเส้นเขต 6.3–6.6 mmol / L จำเป็นต้องมีการทดสอบเพิ่มเติมเช่นการทดสอบความทนทานต่อกลูโคสในช่องปาก - การตรวจเลือดภายหลังตอนกลางวันมักจะทำสองชั่วโมงหลังอาหารหรือสองชั่วโมงหลังจากที่ผู้ป่วยดื่มกลูโคส 75 มิลลิกรัม ผลลัพธ์ปกติไม่เกิน 7.7 mmol/L. ผลลัพธ์ที่สูงกว่า 11 mmol / L ยืนยันการวินิจฉัยโรคเบาหวาน
 2 คุณยังสามารถทำการทดสอบความทนทานต่อกลูโคสในช่องปาก (OGTT) การทดสอบนี้มักจะดำเนินการที่ระดับน้ำตาลในเลือด สงสัยว่าเป็นโรคเบาหวาน หรือเบาหวานขณะตั้งครรภ์ (เบาหวานขณะตั้งครรภ์) ในช่วงก่อนการวิเคราะห์ ผู้ป่วยจะรับประทานอาหารตามปกติเป็นเวลาอย่างน้อยสามวัน ไม่รับประทานอาหารก่อนการวิเคราะห์ และนำเลือดจากหลอดเลือดดำเพื่อกำหนดระดับน้ำตาล ก่อนรับเลือดผู้ป่วยจะถูกขอให้ล้างกระเพาะปัสสาวะ
2 คุณยังสามารถทำการทดสอบความทนทานต่อกลูโคสในช่องปาก (OGTT) การทดสอบนี้มักจะดำเนินการที่ระดับน้ำตาลในเลือด สงสัยว่าเป็นโรคเบาหวาน หรือเบาหวานขณะตั้งครรภ์ (เบาหวานขณะตั้งครรภ์) ในช่วงก่อนการวิเคราะห์ ผู้ป่วยจะรับประทานอาหารตามปกติเป็นเวลาอย่างน้อยสามวัน ไม่รับประทานอาหารก่อนการวิเคราะห์ และนำเลือดจากหลอดเลือดดำเพื่อกำหนดระดับน้ำตาล ก่อนรับเลือดผู้ป่วยจะถูกขอให้ล้างกระเพาะปัสสาวะ - ผู้ป่วยจะได้รับน้ำกลูโคส 75 กรัมเพื่อดื่ม สตรีมีครรภ์อาจได้รับยาเม็ดกลูโคส 100 มิลลิกรัม จากนั้นเก็บตัวอย่างเลือดและปัสสาวะเป็นระยะ 0.5, 1, 2 และ 3 ชั่วโมง
- บรรทัดฐานคือไม่เกิน 7 mmol / L ในตอนเริ่มต้นและน้อยกว่า 7.7 mmol / L หลังจากรับประทานกลูโคสและค่าสูงสุดไม่ควรเกิน 11 mmol / L
- เมื่อใช้ OGTT ความผิดปกติบางอย่าง เช่น glycosuria หรือการตอบสนองที่ล่าช้าอาจเกิดขึ้น ด้วย glycosuria ความแตกต่างระหว่างระดับการอดอาหารและค่าสูงสุดคือประมาณ 1-1.4 mmol / L ซึ่งอาจเกิดจากการดูดซึมกลูโคสผิดปกติหรือการผลิตอินซูลินมากเกินไป
 3 ตรวจสอบให้แน่ใจว่าคุณเข้าใจอย่างถ่องแท้ว่าคุณต้องใช้ยาอะไรและควรทานอย่างไร การศึกษาผู้ป่วยเป็นสิ่งสำคัญยิ่งในการจัดการโรคเบาหวาน คุณต้องเข้าใจอย่างถ่องแท้ว่าควรใช้ยาอย่างไร กลไกการออกฤทธิ์ ยาเหล่านี้มีไว้เพื่ออะไร และเหตุใดแพทย์จึงสั่งยาเหล่านี้ นอกจากนี้ คุณต้องตระหนักถึงความเสี่ยง ปฏิกิริยาระหว่างยา และผลข้างเคียงที่อาจเกิดขึ้น
3 ตรวจสอบให้แน่ใจว่าคุณเข้าใจอย่างถ่องแท้ว่าคุณต้องใช้ยาอะไรและควรทานอย่างไร การศึกษาผู้ป่วยเป็นสิ่งสำคัญยิ่งในการจัดการโรคเบาหวาน คุณต้องเข้าใจอย่างถ่องแท้ว่าควรใช้ยาอย่างไร กลไกการออกฤทธิ์ ยาเหล่านี้มีไว้เพื่ออะไร และเหตุใดแพทย์จึงสั่งยาเหล่านี้ นอกจากนี้ คุณต้องตระหนักถึงความเสี่ยง ปฏิกิริยาระหว่างยา และผลข้างเคียงที่อาจเกิดขึ้น - นอกจากโภชนาการและการออกกำลังกายที่เหมาะสมแล้ว สิ่งนี้จะช่วยให้คุณได้รับ bอู๋ประสบความสำเร็จมากขึ้นในการรักษาโรคและป้องกันการพัฒนาและภาวะแทรกซ้อนซึ่งจะช่วยปรับปรุงคุณภาพชีวิตของคุณและรักษาสุขภาพของคุณ
 4 ตรวจสอบกับแพทย์หากคุณสังเกตเห็นการเปลี่ยนแปลงใดๆ เมื่อคุณไปพบแพทย์ บอกพวกเขาเกี่ยวกับสัญญาณของภาวะแทรกซ้อนหรืออาการใหม่ แพทย์จะประเมินอาการทางระบบประสาท ตรวจขาเพื่อดูว่ามีอาการเท้าจากเบาหวาน มีแผลหรือติดเชื้อหรือไม่ และจะตรวจเลือดและปัสสาวะเป็นประจำ ตรวจไขมันในเลือด ตรวจการทำงานของไตและตับ และกำหนดความเข้มข้นของครีเอตินีน ในพลาสมาเลือด
4 ตรวจสอบกับแพทย์หากคุณสังเกตเห็นการเปลี่ยนแปลงใดๆ เมื่อคุณไปพบแพทย์ บอกพวกเขาเกี่ยวกับสัญญาณของภาวะแทรกซ้อนหรืออาการใหม่ แพทย์จะประเมินอาการทางระบบประสาท ตรวจขาเพื่อดูว่ามีอาการเท้าจากเบาหวาน มีแผลหรือติดเชื้อหรือไม่ และจะตรวจเลือดและปัสสาวะเป็นประจำ ตรวจไขมันในเลือด ตรวจการทำงานของไตและตับ และกำหนดความเข้มข้นของครีเอตินีน ในพลาสมาเลือด - แพทย์ของคุณควรให้ความรู้คุณเกี่ยวกับอันตรายของการพัฒนาเท้าที่เป็นเบาหวานและวิธีที่คุณสามารถหลีกเลี่ยงได้ด้วยการรักษาด้วยยาปฏิชีวนะในระยะเริ่มต้น นอกจากนี้จำเป็นต้องปฏิบัติตามกฎสุขอนามัยเพื่อป้องกันการพัฒนาของเนื้อตายเน่า
ตอนที่ 6 จาก 6: เบาหวานคืออะไร
 1 ระบุสัญญาณเริ่มต้นของโรคเบาหวาน ในช่วงเริ่มต้น โรคเบาหวานจะมาพร้อมกับอาการที่บอบบางหลายประการ
1 ระบุสัญญาณเริ่มต้นของโรคเบาหวาน ในช่วงเริ่มต้น โรคเบาหวานจะมาพร้อมกับอาการที่บอบบางหลายประการ - ปัสสาวะบ่อย... ผู้ป่วยขับปัสสาวะจำนวนมากทั้งกลางวันและกลางคืน เนื่องจากระดับน้ำตาลในเลือดสูงซึ่งเพิ่มการดูดซึมน้ำเข้าสู่กระแสเลือด ซึ่งจะทำให้ปริมาณปัสสาวะเพิ่มขึ้น
- กระหายน้ำมาก... ผู้ป่วยดื่มน้ำมากเกินไป (มากกว่า 8 แก้ว (2 ลิตร) ต่อวัน) แต่สิ่งนี้ไม่ได้ดับกระหายของเขา ความกระหายที่เพิ่มขึ้นเกิดจากปริมาณปัสสาวะที่เพิ่มขึ้นและการคายน้ำของร่างกาย
- ความหิวที่เพิ่มขึ้น... ผู้ป่วยรับประทานอาหารมากกว่าปกติ นี่เป็นเพราะขาดอินซูลินซึ่งจำเป็นต้องนำกลูโคสผ่านเลือดไปยังเซลล์ของร่างกายซึ่งใช้เป็นพลังงาน ในกรณีที่ไม่มีอินซูลิน เซลล์จะมีกลูโคสไม่เพียงพอ ซึ่งทำให้รู้สึกหิว
 2 รับรู้สัญญาณของโรคเบาหวานในระยะหลัง. เมื่อโรคดำเนินไป อาการรุนแรงขึ้นจะค่อยๆ พัฒนาขึ้น
2 รับรู้สัญญาณของโรคเบาหวานในระยะหลัง. เมื่อโรคดำเนินไป อาการรุนแรงขึ้นจะค่อยๆ พัฒนาขึ้น - การรับคีโตนเข้าสู่ปัสสาวะ... ร่างกายขัดขวางเนื้อหาปกติของคาร์โบไฮเดรตและน้ำตาลเนื่องจากระดับน้ำตาลในปัสสาวะเพิ่มขึ้น ร่างกายสลายกรดไขมันและไขมันที่เก็บไว้เพื่อให้พลังงานแก่ตัวเอง ซึ่งนำไปสู่การปลดปล่อยคีโตน
- ความเหนื่อยล้า... ผู้ป่วยเหนื่อยเร็วเกินไป เนื่องจากขาดอินซูลิน ซึ่งช่วยขนส่งกลูโคสผ่านเลือดไปยังเซลล์ที่ใช้เป็นพลังงาน เป็นผลให้เซลล์ขาดกลูโคสและขาดพลังงาน
- การรักษาล่าช้า... บาดแผลและแผลหายช้ากว่าปกติ เนื่องจากระดับน้ำตาลในเลือดสูง เลือดมีสารอาหารที่จำเป็นสำหรับการรักษา และระดับน้ำตาลในเลือดสูงทำให้กระบวนการนี้ยากขึ้น ส่งผลให้การรักษาความเสียหายล่าช้า
 3 เรียนรู้เกี่ยวกับปัจจัยเสี่ยง บางคนมีแนวโน้มที่จะเป็นโรคเบาหวานมากขึ้นเนื่องจากสถานการณ์บางอย่างที่ไม่สามารถควบคุมได้ตลอดเวลา ปัจจัยเสี่ยงในการพัฒนาโรคเบาหวาน ได้แก่ สถานการณ์ต่อไปนี้:
3 เรียนรู้เกี่ยวกับปัจจัยเสี่ยง บางคนมีแนวโน้มที่จะเป็นโรคเบาหวานมากขึ้นเนื่องจากสถานการณ์บางอย่างที่ไม่สามารถควบคุมได้ตลอดเวลา ปัจจัยเสี่ยงในการพัฒนาโรคเบาหวาน ได้แก่ สถานการณ์ต่อไปนี้: - โรคอ้วน... โรคเบาหวานเป็นเรื่องปกติในหมู่คนอ้วนเพราะระดับคอเลสเตอรอลสูง คอเลสเตอรอลถูกย่อยสลายเพื่อสร้างน้ำตาลซึ่งถูกปล่อยเข้าสู่กระแสเลือด แม้ว่ากลูโคสส่วนหนึ่งจะถูกถ่ายโอนไปยังเซลล์ แต่ระดับของกลูโคสในเลือดก็เพิ่มขึ้นซึ่งนำไปสู่การพัฒนาของโรคเบาหวาน
- ความบกพร่องทางพันธุกรรม... โรคนี้พบได้บ่อยในผู้ที่มีความบกพร่องทางพันธุกรรมต่อการดื้อต่ออินซูลินหรือตับอ่อนผลิตอินซูลินไม่เพียงพอ
- การใช้ชีวิตอยู่ประจำ... การออกกำลังกายเป็นสิ่งจำเป็นสำหรับการเผาผลาญตามปกติ ในกรณีที่ไม่มีการออกกำลังกายเป็นประจำ กลูโคสในเลือดจะถูกถ่ายโอนไปยังเซลล์ได้ไม่ดี ซึ่งนำไปสู่โรคเบาหวาน
 4 เรียนรู้เกี่ยวกับภาวะแทรกซ้อนที่อาจเกิดขึ้น ด้วยการรักษาที่เหมาะสม เบาหวานแทบไม่ส่งผลกระทบต่อชีวิตประจำวัน อย่างไรก็ตาม หากปล่อยทิ้งไว้โดยไม่รักษา อาจทำให้เกิดโรคแทรกซ้อนได้หลายอย่าง หากไม่มีการรักษาที่เหมาะสม อาจเกิดภาวะแทรกซ้อนดังต่อไปนี้:
4 เรียนรู้เกี่ยวกับภาวะแทรกซ้อนที่อาจเกิดขึ้น ด้วยการรักษาที่เหมาะสม เบาหวานแทบไม่ส่งผลกระทบต่อชีวิตประจำวัน อย่างไรก็ตาม หากปล่อยทิ้งไว้โดยไม่รักษา อาจทำให้เกิดโรคแทรกซ้อนได้หลายอย่าง หากไม่มีการรักษาที่เหมาะสม อาจเกิดภาวะแทรกซ้อนดังต่อไปนี้: - ความเสียหายของเซลล์... ในผู้ป่วยเบาหวาน อัลไดท์ (แอลกอฮอล์น้ำตาล) จะสะสมอยู่ในเซลล์ ซึ่งนำไปสู่ความผิดปกติของออสโมติกและความเสียหายของเซลล์ อาจทำให้เกิดความเสียหายต่อเส้นประสาท ไต เลนส์ตา และหลอดเลือด ซึ่งควรหลีกเลี่ยงไม่ว่าจะด้วยวิธีใดก็ตาม
- ความดันโลหิตสูง... Glycosylated collagen ช่วยเพิ่มความหนาของผนังหลอดเลือด ส่งผลให้การไหลเวียนของเลือดลดลงและส่งผลเสียต่อหลอดเลือดของเรตินา เป็นผลให้เนื่องจากไกลเคชั่นของโปรตีนและไกลโคเจนเส้นโลหิตตีบของหลอดเลือดพัฒนา นี้จะเพิ่มการแข็งตัวของเลือดและความดันโลหิต
- แซนโทมัส... คำนี้หมายถึงก้อนไขมันสีเหลืองบนผิวหนังหรือบนเปลือกตาที่เกิดจากไขมันในเลือดสูง
- ปัญหาผิว... ผู้ป่วยโรคเบาหวานมีแนวโน้มที่จะติดเชื้อราและแบคทีเรีย ฝีบ่อย และแผลในระบบประสาทที่ฝ่าเท้า ผู้ป่วยมักไม่มีอาการปวดเนื่องจากการไหลเวียนของเลือดบกพร่อง ซึ่งเป็นสาเหตุของเส้นประสาทส่วนปลาย (ความเสียหายของเส้นประสาท) และความไวลดลง
- ปัญหาสายตา... หลอดเลือดผิดปกติชนิดใหม่สามารถก่อตัวขึ้นในม่านตาได้ การพัฒนาต้อกระจกของเลนส์ตาก็เป็นไปได้เช่นกัน
- ปัญหาระบบประสาท... ซึ่งรวมถึงการนำกระแสประสาทล่าช้า โรคไต โรคจอประสาทตา และเส้นประสาทส่วนปลาย ซึ่งเกิดขึ้นจากความเสียหายต่อหลอดเลือดขนาดเล็กในอวัยวะสำคัญต่างๆ
- ภาวะแทรกซ้อนของหลอดเลือด... เหล่านี้คือหลอดเลือด, โรคหลอดเลือดหัวใจตีบ, โรคหลอดเลือดสมอง, ขาดเลือดส่วนปลาย (โดยเฉพาะในแขนขาที่ต่ำกว่า), ความอ่อนแอ
- เนื้อตายเน่าของเท้า... ภาวะแทรกซ้อนนี้เรียกว่า "เท้าเบาหวาน"
- ปัญหาไต... สิ่งเหล่านี้คือการติดเชื้อทางเดินปัสสาวะทั่วไป
- ปัญหาทางเดินอาหาร... ปัญหาดังกล่าว ได้แก่ อาการท้องผูก ท้องร่วง และโรคกระเพาะที่มีอาการอาหารไม่ย่อยในกระเพาะอาหาร
- ปัญหาเกี่ยวกับระบบสืบพันธุ์... เนื่องจากการไหลเวียนโลหิตบกพร่องในผู้ชาย ความอ่อนแออาจเกิดขึ้น ในผู้หญิงการติดเชื้อที่ช่องคลอด (การติดเชื้อของเยื่อบุช่องคลอด) และ dyspareinia (การมีเพศสัมพันธ์ที่เจ็บปวดซึ่งส่วนใหญ่เกิดจากช่องคลอดแห้ง) เป็นเรื่องปกติ
 5 ทำความเข้าใจความแตกต่างระหว่างเบาหวานชนิดที่ 1 และชนิดที่ 2 โรคเบาหวานประเภท 1 ส่วนใหญ่เป็นโรคภูมิต้านตนเองที่เกิดจากการหลั่งอินซูลินไม่เพียงพอ มันเกิดขึ้นกะทันหันโดยที่ผู้ป่วยมักจะผอมลงและอายุน้อยกว่า ผู้ป่วยเบาหวานชนิดที่ 1 สามในสี่จะพัฒนาได้ก่อนอายุ 20 ปี
5 ทำความเข้าใจความแตกต่างระหว่างเบาหวานชนิดที่ 1 และชนิดที่ 2 โรคเบาหวานประเภท 1 ส่วนใหญ่เป็นโรคภูมิต้านตนเองที่เกิดจากการหลั่งอินซูลินไม่เพียงพอ มันเกิดขึ้นกะทันหันโดยที่ผู้ป่วยมักจะผอมลงและอายุน้อยกว่า ผู้ป่วยเบาหวานชนิดที่ 1 สามในสี่จะพัฒนาได้ก่อนอายุ 20 ปี - ในทางกลับกัน เบาหวานชนิดที่ 2 เกิดจากการหลั่งอินซูลินไม่เพียงพอและการดื้อต่ออินซูลิน ซึ่งการตอบสนองของเซลล์กล้ามเนื้อ เนื้อเยื่อไขมัน และตับบกพร่อง แม้ว่าร่างกายจะผลิตอินซูลิน ในการทำให้ความทนทานต่ออินซูลินเป็นปกติ ร่างกายต้องการอินซูลินมากขึ้น (ไม่ว่าจะมากน้อยเพียงใด) ซึ่งจะทำให้ระดับน้ำตาลในเลือดและอินซูลินสูงขึ้น โดยปกติ โรคเบาหวานชนิดนี้จะเกิดขึ้นในภายหลัง ผู้ป่วยมักมีน้ำหนักเกินหรือเป็นโรคอ้วน และส่วนใหญ่จะไม่แสดงอาการในระยะแรก
เคล็ดลับ
- เสริมอาหารของคุณด้วยไขมันที่ดีต่อสุขภาพ เช่น ถั่ว น้ำมันมะกอก และเนยถั่ว อาหารที่อร่อยและดีต่อสุขภาพนี้ไม่มีน้ำตาลหรือไขมันที่ไม่ดีต่อสุขภาพ
- สำหรับผู้ป่วยเบาหวานชนิดที่ 2 แพทย์มักจะสั่งยาซัลโฟนิลยูเรียก่อน ตามด้วยบิ๊กกัวไนด์ หากการรักษานี้ไม่เพียงพอ แพทย์อาจกำหนดให้ใช้อินซูลินเพื่อรักษาเสถียรภาพของโรค
- อย่ากินอาหารที่มีคาร์โบไฮเดรตขัดสีเพราะมันไม่ดีต่อสุขภาพ ซึ่งรวมถึงขนมอบ ช็อคโกแลต ขนมอบและเค้ก ซีเรียลสำเร็จรูป และเครื่องดื่มที่มีน้ำตาลโดยเฉพาะอย่างยิ่ง
- ผลิตภัณฑ์จากนมมีคาร์โบไฮเดรตสูง ดังนั้นอย่าพยายามบริโภคมัน
- ขนมปังขาว ข้าวขาว และพาสต้าขาวเป็นอันตรายต่อผู้ป่วยโรคเบาหวานอย่างมาก
- ไข่และเนื้อสัตว์มีไขมันที่ไม่ดีต่อสุขภาพ ดังนั้นจึงควรแทนที่ด้วยอาหารที่มีโปรตีนจากพืช เช่น ถั่วและพืชตระกูลถั่วอื่นๆ พยายามกินอาหารประเภทนี้วันละสองครั้งเพื่อให้น้ำตาลในเลือดของคุณอยู่ในระดับปกติ ถั่วหลากหลายชนิดช่วยควบคุมระดับน้ำตาลในเลือด ซึ่งเป็นเหตุผลว่าทำไมจึงมีประโยชน์อย่างมากต่อโรคเบาหวาน พยายามกินปลาให้มากขึ้นด้วย!
- ผักเช่นกระเทียมและหัวหอมถือว่าเป็นประโยชน์อย่างมากสำหรับโรคเบาหวาน
- พยายามกินผลไม้ ผัก และสลัดให้หลากหลาย หากคุณไม่ชอบผักและผลไม้ดิบ คุณสามารถทำน้ำผลไม้ที่มีวิตามินและสารอาหารมากมาย หลีกเลี่ยงอาหารที่ไม่เป็นธรรมชาติ อาหารแปรรูปและอาหารกระป๋อง ทางที่ดีควรบริโภคอาหารออร์แกนิกจากธรรมชาติ
- ธัญพืช เช่น ข้าวโอ๊ต ข้าวฟ่าง ข้าวสาลี ข้าวไรย์ และผักโขมช่วยให้ร่างกายทำงานเป็นปกติ
- น้ำมันพืช (เช่น ฟักทองและน้ำมันมะกอก) และถั่วดิบมีไขมันที่ดีต่อสุขภาพ
- มาการีนมีไขมันสังเคราะห์และเป็นอันตรายต่อตับอ่อน
คำเตือน
- ผู้ป่วยควรตระหนักถึงสัญญาณของภาวะน้ำตาลในเลือดต่ำ (น้ำตาลในเลือดต่ำ) ในกรณีที่คุณจำเป็นต้องมีแหล่งของกลูโคสกับคุณ สัญญาณของภาวะน้ำตาลในเลือดต่ำ ได้แก่ เหงื่อออกมากเกินไป ความหิว ปวดศีรษะ และหงุดหงิด คุณสามารถใช้นม น้ำส้ม หรือแม้แต่ลูกอมธรรมดาเป็นแหล่งของกลูโคส
- ผู้ป่วยโรคเบาหวานควรบริโภคคอเลสเตอรอลไม่เกิน 300 มิลลิกรัมต่อวัน