
เนื้อหา
โรคเบาหวานในเด็กหรือที่เรียกว่าเบาหวานชนิดที่ 1 หรือเบาหวานขึ้นอยู่กับอินซูลิน (IDDM) เป็นโรคที่เกิดจากตับอ่อนไม่ผลิตอินซูลินอีกต่อไป อินซูลินเป็นฮอร์โมนสำคัญที่มีบทบาทในการควบคุมปริมาณน้ำตาล (กลูโคส) ในเลือดและเปลี่ยนน้ำตาลกลูโคสให้เป็นพลังงานของเซลล์ หากร่างกายผลิตอินซูลินไม่เพียงพอกลูโคสจะเก็บไว้ในกระแสเลือดและเพิ่มระดับน้ำตาลในเลือด แม้ว่าโรคเบาหวานประเภท 1 จะไม่มีทางรักษา แต่คุณสามารถเรียนรู้วิธีจัดการโรคเบาหวานได้อย่างมีประสิทธิภาพโดยใช้การรักษาด้วยอินซูลินการเปลี่ยนแปลงวิถีชีวิตและการให้ความรู้เกี่ยวกับโรคเบาหวาน
ขั้นตอน
ส่วนที่ 1 จาก 3: การเริ่มการรักษาด้วยอินซูลิน

เรียนรู้พื้นฐานของการรักษาด้วยอินซูลิน สำหรับผู้ป่วยโรคเบาหวานส่วนใหญ่แพทย์มักจะแนะนำให้ใช้อินซูลินร่วมกันซึ่งประกอบด้วยอินซูลินหลายประเภทที่มีระยะเวลาออกฤทธิ์ต่างกัน ในความเป็นจริงการรวมกันของอินซูลินที่ออกฤทธิ์ช้าและเร็วถือว่าปลอดภัยและเหมาะสมที่สุด อินซูลินที่ออกฤทธิ์เร็วมักใช้ก่อนอาหารเพื่อต่อสู้กับภาวะน้ำตาลในเลือดสูงหลังอาหารและอินซูลินที่ออกฤทธิ์ช้าจะใช้หลังอาหารเพื่อรักษาระดับน้ำตาลในเลือดให้เป็นปกติและป้องกันภาวะน้ำตาลในเลือดสูง- อินซูลินแบ่งออกเป็นสี่ประเภทขึ้นอยู่กับระยะเวลาการออกฤทธิ์: เร็วสั้นปานกลางและช้า อินซูลินกลูลิซีนลิสโปรและแอสพาร์ทอยู่ในกลุ่มอินซูลินที่ออกฤทธิ์เร็วและปกติ สารละลายสังกะสีเป็นอินซูลินที่ออกฤทธิ์สั้น Hagedorn protamine neutral (NPH) เป็นอินซูลินที่ออกฤทธิ์ปานกลาง glargine และ detemir เป็นอินซูลินที่ออกฤทธิ์ช้า
- อินซูลินมีให้เลือกหลายแบบและหลายขนาด แพทย์ของคุณจะกำหนดอินซูลินที่เหมาะสมขึ้นอยู่กับสถานการณ์ปัจจุบันของคุณ
- อินซูลินแต่ละชนิดมาภายใต้แบรนด์ที่แตกต่างกันเช่น Humalog, Novolin และ Lantus

พิจารณาการรักษาด้วยอินซูลินในรูปแบบต่างๆ ปัจจุบันมีสี่รูปแบบ:- ระบบการปกครองวันละสองครั้ง: ก่อนอาหารให้ใช้อินซูลิน 2 โดสและ 1 โดสก่อนอาหารเย็น NPH มักใช้ร่วมกับอินซูลินที่ออกฤทธิ์สั้นหรือสั้นในปริมาณตามความต้องการเฉพาะ
- โหมดผสม: สูตรนี้รวมถึง NPH และอินซูลินที่ออกฤทธิ์สั้นก่อนอาหารเช้าตามด้วยอินซูลินที่ออกฤทธิ์สั้นหรือเร็วก่อนอาหารเย็นและ NPH ก่อนนอน ระบบการปกครองนี้ช่วยป้องกันภาวะน้ำตาลในเลือดสูงในตอนเช้าและตอนกลางคืน
- ฉีดหลายขนาดทุกวันหรือ (MDI)ระบบการปกครองนี้เกี่ยวข้องกับการฉีดอินซูลินที่ออกฤทธิ์ช้าวันละครั้งหรือสองครั้งเช่น detemir หรือ glargine นอกเหนือจากอินซูลินที่ออกฤทธิ์เร็วก่อนมื้ออาหารการปรับปริมาณคาร์โบไฮเดรตในแต่ละมื้อและระดับกลูโคส เธอเป็นเลือดหลังอาหาร
- การฉีดอินซูลินใต้ผิวหนังอย่างต่อเนื่อง (CSII): นี่คือรูปแบบของการฉีดอินซูลินที่ออกฤทธิ์ช้าอย่างต่อเนื่องโดยใช้ปั๊มอินซูลินแบบใช้แบตเตอรี่เป็นเวลา 24 ชั่วโมงในอัตราที่ผันแปรและเม็ดอินซูลินก่อนอาหารแต่ละมื้อ หากระดับน้ำตาลในเลือดสูงกว่าปกติปริมาณอาจเพิ่มขึ้น อุปกรณ์ประเภทนี้ค่อนข้างสะดวก สามารถหยุดชั่วคราวได้นานถึงหนึ่งชั่วโมงหรือเริ่มใหม่ได้ตามต้องการ ผู้ป่วยสามารถปรับปริมาณอินซูลินได้เองตามระดับคาร์โบไฮเดรตของมื้ออาหารและปริมาณแคลอรี่

เฝ้าระวังภาวะแทรกซ้อนของการรักษาด้วยอินซูลิน เมื่อคุณใช้อินซูลินคุณมักมีความเสี่ยงสูงที่จะเกิดภาวะแทรกซ้อนดังต่อไปนี้:- ภาวะน้ำตาลในเลือดต่ำ ปัญหาเกิดขึ้นเมื่อน้ำตาลในเลือดลดลงต่ำกว่า 54mg / dl ผลที่ตามมาคือใจสั่นใจสั่นคลื่นไส้อาเจียนเหงื่อออกมากและตัวสั่น หากไม่สนใจอาการเหล่านี้และน้ำตาลในเลือดลดลงต่ำกว่า 50 มก. / ดล. คุณอาจมีอาการอ่อนเพลียปวดศีรษะพูดลำบากหงุดหงิดและสับสน หากอาการยังคงเพิกเฉยต่ออาการดังกล่าวคุณอาจหมดสติและชักได้ ผู้ป่วยที่ต้องพึ่งอินซูลินควรพกกลูโคสหรือน้ำผลไม้ติดตัวไปด้วยเพราะกลูโคสเพียง 15 กรัมก็เพียงพอที่จะทำให้ภาวะน้ำตาลในเลือดเป็นกลางและช่วยให้คุณรู้สึกดีขึ้น
- อาการแพ้อินซูลิน ผลของการแพ้อาจเป็นผื่นแดงบริเวณที่ฉีดหรือปฏิกิริยาภูมิไวเกินที่เป็นอันตรายที่เรียกว่าแอนาฟิแล็กซิส (แม้ว่าจะเป็นกรณีที่หายากมาก) อาการแพ้เป็นเรื่องปกติในอินซูลินของมนุษย์ซึ่งสังเคราะห์ในห้องปฏิบัติการเพื่อสร้างอินซูลินใหม่ในร่างกายมนุษย์ โดยปกติปฏิกิริยานี้สามารถควบคุมได้ด้วยยาแก้แพ้หรือคอร์ติโคสเตียรอยด์
- ความต้านทานต่ออินซูลิน ภาวะนี้ค่อนข้างหายากเนื่องจากการตรวจพบอินซูลินบริสุทธิ์ในระดับสูง ที่ผ่านมาร่างกายสามารถสร้างแอนติบอดีต่ออินซูลินได้ ส่งผลให้ผู้ป่วยต้องเพิ่มขนาดอินซูลินในความถี่สูง
ใช้อินซูลินในปริมาณปกติ โรคเบาหวานในเด็กต้องฉีดอินซูลินหรือปั๊ม ยารับประทานไม่ใช่ทางเลือกที่เหมาะสม ในการจัดการโรคเบาหวานในแต่ละวันอย่างมีประสิทธิภาพคุณต้องตรวจสอบระดับน้ำตาลในเลือดด้วยตนเองด้วยการฉีดอินซูลิน (เพื่อปรับสมดุลของหลักฐานการเกิดภาวะน้ำตาลในเลือด)
- สำหรับวิธีการฉีดคุณใช้เข็มและกระบอกฉีดยาหรือปากกาอินซูลินเพื่อฉีดยาเข้าใต้ผิวหนัง เข็มมีหลายขนาดให้คุณเลือกที่เหมาะกับคุณที่สุด
- สำหรับวิธีการปั๊มอินซูลินให้สวมอุปกรณ์ขนาดเท่าโทรศัพท์มือถือภายนอกร่างกาย ท่อที่เชื่อมต่ออินซูลินกับสายสวนที่ติดอยู่ใต้ผิวหนังหน้าท้องของคุณ ปั๊มได้รับการตั้งโปรแกรมให้ส่งอินซูลินในปริมาณที่เหมาะสม หรือคุณสามารถใช้ปั๊มไร้สาย
- ความต้องการอินซูลินจะพิจารณาจากเกณฑ์ต่างๆเช่นน้ำหนักอายุปริมาณคาร์โบไฮเดรตต่อมื้อการออกกำลังกายและภาวะน้ำตาลในเลือดต่ำเนื่องจากน้ำตาลในเลือดต่ำ
- ปริมาณอินซูลินทุกวันอาจแตกต่างกันไปตั้งแต่ 0.5 ถึง 1 หน่วย / กก. / วันขึ้นอยู่กับอายุเพศดัชนีมวลกายและประเภทของการรักษา (หยุดชะงักหรือต่อเนื่อง) ทั้งหมดขึ้นอยู่กับผู้ป่วย ปรึกษาแพทย์และ / หรือนักบำบัดโรคเบาหวานเพื่อกำหนดปริมาณและวิธีการบริหารยาที่เหมาะสม
ทำความเข้าใจว่าควรตรวจสอบระดับน้ำตาลในเลือดของคุณอย่างไรและเมื่อใด เพื่อการจัดการโรคเบาหวานที่มีประสิทธิภาพคุณต้องมีการตรวจสอบตนเองเป็นประจำ ผู้ป่วยโรคเบาหวานประเภท 1 ทุกคนจำเป็นต้องรู้วิธีตรวจสอบตนเองและบันทึกระดับน้ำตาลในเลือดที่บ้านด้วยเครื่องตรวจระดับน้ำตาลเพื่อปรับปริมาณอินซูลินให้เหมาะสม นี่คือสิ่งที่คุณต้องปรึกษาแพทย์ของคุณ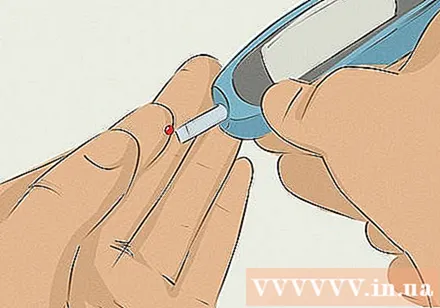
- คุณควรตรวจสอบและบันทึกระดับน้ำตาลในเลือดของคุณอย่างน้อยวันละสี่ครั้งหรือมากกว่านั้น สมาคมโรคเบาหวานแห่งสหรัฐอเมริกาแนะนำให้ทำการทดสอบก่อนรับประทานอาหารนอนหลับออกกำลังกายและขับรถ
- ในการตรวจระดับน้ำตาลในเลือดของคุณคุณสามารถใช้เครื่องตรวจน้ำตาลกลูโคสแบบต่อเนื่อง (CGM) แนบเข้ากับร่างกายของคุณและใช้เข็มที่แหลมคมใต้ผิวหนังเพื่อตรวจสอบระดับน้ำตาลในเลือดของคุณทุกๆสองสามนาที นี่เป็นหนึ่งในนวัตกรรมใหม่ล่าสุดในการตรวจระดับน้ำตาลในเลือด
- อย่างไรก็ตามคุณยังสามารถใช้เครื่องวัดระดับน้ำตาลในเลือดแบบดั้งเดิมซึ่งติดแผ่นวัดเข้ากับอุปกรณ์ขนาดเล็ก จากนั้นใช้เข็มเพื่อดึงเลือดออกจากปลายนิ้วของคุณและวางลงบนแผ่นวัดและรอให้การอ่านค่าระดับน้ำตาลในเลือดปรากฏบนหน้าจอ
รับรู้ระดับน้ำตาลในเลือดปกติ ด้วยโรคเบาหวานประเภท 1 คุณต้องตรวจสอบระดับน้ำตาลของคุณอย่างสม่ำเสมอเพื่อให้แน่ใจว่าร่างกายของคุณทำงานได้อย่างถูกต้อง จากนั้นคุณต้องตรวจสอบว่าระดับน้ำตาลในเลือดอยู่ในระดับปานกลางและไม่สูงหรือต่ำเกินไป นี่คือสิ่งที่คุณต้องรู้:
- ในชีวิตประจำวันและการตรวจสอบตามปกติคุณควรรักษาระดับน้ำตาลในเลือด ก่อนรับประทานอาหาร ตั้งแต่ 70-130 มก. / ดล. หลังจากรับประทานอาหารคุณควรรักษาระดับน้ำตาลในเลือดให้ต่ำกว่า 180 mg / dl
- ในผลการทดสอบ HbA1c ปฏิกิริยากลูโคสของฮีโมโกลบินต้องน้อยกว่า 7%
- อย่างไรก็ตามโปรดทราบว่าแพทย์ของ American Association of Clinical Endocrine Disorders (AACE) อ้างว่าระดับน้ำตาลในเลือดปกติขึ้นอยู่กับผู้ป่วยแต่ละราย (อายุอาชีพความรัก สภาพร่างกายการสนับสนุนจากครอบครัว ฯลฯ ) ตัวอย่างเช่นหากผู้ป่วยมีโรคหัวใจและหลอดเลือดภาวะน้ำตาลในเลือดต่ำอย่างต่อเนื่องโรคระบบประสาทหรือการใช้สารเสพติดแพทย์อาจสั่งให้ระดับน้ำตาลในเลือดสูงขึ้นเช่นความเข้มข้นของปฏิกิริยาฮีโมโกลบินสีเข้ม คือ 8% และระดับกลูโคสก่อนรับประทานอาหารคือ 100-150 มก. / ดล.
ส่วนที่ 2 จาก 3: การปรับเปลี่ยนวิถีชีวิต
เข้าใจถึงความสำคัญของมาตรการป้องกัน การวินิจฉัยโรคเบาหวานประเภท 1 อาจเป็นเรื่องยากที่จะยอมรับ อย่างไรก็ตามหากคุณดำเนินการป้องกันแม้หลังจากทำการวินิจฉัยแล้วคุณสามารถปรับวิถีชีวิตให้เข้ากับสภาพของคุณได้อย่างง่ายดาย แม้ว่าจะไม่มีแนวทางนี้ในการป้องกันการเกิดโรคเบาหวานประเภท 1 แต่คุณยังคงสามารถดูแลและรักษาเป็นประจำเพื่อป้องกันภาวะแทรกซ้อนและลดอัตราการดำเนินของโรคได้
- ดังสุภาษิต "การป้องกันดีกว่าการรักษา" ด้วยการบำบัดด้วยอินซูลินการติดตามอาหารและพฤติกรรมการใช้ชีวิตที่ดีต่อสุขภาพคุณสามารถอยู่ร่วมกับโรคเบาหวานและป้องกันการเกิดภาวะแทรกซ้อนร้ายแรงเช่นโรคหัวใจและหลอดเลือดหรือความเสียหายทางจิตใจ ประจำเดือนไตและตา (รวมทั้งตาบอด)

แผนมื้ออาหาร เพื่อการควบคุมระดับน้ำตาลในเลือดที่มีประสิทธิภาพคุณต้องปรับปริมาณอาหารและความถี่ในการรับประทานอาหารอย่างสม่ำเสมอตลอดจนรักษาสมดุลกับปริมาณอินซูลิน ประเภทของอาหารและช่วงเวลาของแต่ละมื้อมีส่วนสำคัญในการป้องกันภาวะน้ำตาลในเลือดสูงและภาวะน้ำตาลในเลือดต่ำเนื่องจากการขาดน้ำตาลกลูโคสในเลือด- รับประทานอาหารมื้อเล็ก ๆ ในช่วง 2-3 ชั่วโมงเพื่อหลีกเลี่ยงภาวะน้ำตาลในเลือดต่ำ จัดสรรความต้องการแคลอรี่ในแต่ละวันเช่น 20% สำหรับอาหารเช้า 35% สำหรับมื้อกลางวัน 15% สำหรับมื้อเย็นและ 30% สำหรับมื้อเย็น

รับประทานอาหารเพื่อสุขภาพ. ระบบการควบคุมเบาหวานที่เหมาะสมคือแคลอรี่น้ำตาลไขมันอิ่มตัวคอเลสเตอรอลและคาร์โบไฮเดรตต่ำ คำแนะนำที่เป็นประโยชน์มีดังนี้- กินโปรตีน 180-240 กรัมทุกวัน ปริมาณการให้บริการ 85 กรัมเทียบเท่ากับไพ่หนึ่งสำรับดังนั้นควรรับประทานสองส่วนหรือประมาณในระบบการปกครองประจำวันของคุณ ไข่เนื้อไม่ติดมันไก่ไร้หนังปลาถั่วเหลืองเต้าหู้ถั่วพืชตระกูลถั่วนมและผลิตภัณฑ์จากนมล้วนเป็นอาหารที่อุดมด้วยโปรตีน
- รับประทานอาหารที่มีเส้นใยมากเช่นข้าวโอ๊ตลูกพรุนผักใบเขียวผักโขมถั่วแดงขึ้นฉ่ายถั่วและเบอร์รี่
- หลีกเลี่ยงอาหารแปรรูปที่มีน้ำตาลและสารกันบูดเช่นแยมน้ำเชื่อมไอศกรีมคุกกี้ขนมอบขนมปังเป็นต้น
- แทนที่คาร์โบไฮเดรตกลั่นเช่นแป้งกลั่นขนมปังขาวและข้าวบดด้วยคาร์โบไฮเดรตเชิงซ้อนเช่นขนมปังโฮลเกรนเมล็ดธัญพืชและข้าวกล้อง คุณยังสามารถกินมะละกอแอปเปิ้ลกล้วยและลูกแพร์ได้
การออกกำลังกาย. การปฏิบัติ ปานกลาง มีผลเพิ่มอินซูลินโดยการเพิ่มการเผาผลาญของร่างกายและการเผาผลาญของไขมันและคาร์โบไฮเดรต คุณสามารถเดินเป็นเวลาครึ่งชั่วโมงในตอนเช้าและตอนเย็นรวมทั้งมีส่วนร่วมในกิจกรรมสันทนาการเช่นเต้นรำโยคะว่ายน้ำหรือเดินป่า คุณควรทำคาร์ดิโอระดับปานกลาง 150 นาทีเช่นเดียวกับการฝึกด้วยแรงต้าน (เช่นการยกน้ำหนัก) สามครั้งต่อสัปดาห์- อย่างไรก็ตามสิ่งสำคัญคือต้องหลีกเลี่ยงการฝึกมากเกินไป มิฉะนั้นอาจนำไปสู่ภาวะน้ำตาลในเลือดต่ำที่เป็นอันตรายได้ ค่อยๆเพิ่มระดับการออกกำลังกายเพื่อตรวจสอบความสามารถในการอดทนของร่างกาย คุณควรปรึกษาแพทย์ของคุณก่อนที่จะเริ่มการออกกำลังกาย
- ดื่มน้ำมาก ๆ เพื่อไม่ให้ร่างกายขาดน้ำและควบคุมระดับน้ำตาลก่อนและหลังออกกำลังกาย การออกกำลังกายช่วยลดระดับน้ำตาลในเลือดดังนั้นจึงควรลดอินซูลินก่อนออกกำลังกายลง 20-30% อินซูลินสามารถออกฤทธิ์ได้ง่ายในบริเวณที่ฉีดมากกว่าอินซูลินที่ร่างกายผลิตขึ้นดังนั้นควรคำนึงถึงระดับอินซูลินด้วย ตามที่ระบุไว้ข้างต้นคุณควรปรึกษาแพทย์เพื่อขอคำแนะนำในการควบคุมระดับน้ำตาลในเลือดระหว่างออกกำลังกาย
- ผู้ป่วยที่ต้องพึ่งอินซูลินที่ต้องออกกำลังกายหนักควรฉีดอินซูลินในบริเวณที่ห่างจากกลุ่มกล้ามเนื้อที่ใช้งานอยู่
จัดลำดับความสำคัญของสุขอนามัยของร่างกาย นี่เป็นปัจจัยที่สำคัญมากสำหรับผู้ป่วยโรคเบาหวานประเภท 1 โดยเฉพาะอย่างยิ่งสุขอนามัยของผิวหนังฟันและเท้า การอักเสบในบริเวณเหล่านี้สามารถเพิ่มความต้องการอินซูลินได้ดังนั้นคุณจะต้องปรับขนาดยาให้เหมาะสม อย่างไรก็ตามตราบใดที่คุณรักษาสุขอนามัยที่ดีและรักษาสุขภาพที่ดีคุณสามารถควบคุมอาการอักเสบได้
- อาบน้ำหลังออกกำลังกาย. ทำความสะอาดเสมอและทำให้ผิวหนังใต้วงแขนหลังอวัยวะเพศและเท้าแห้งอยู่เสมอ
- ตรวจสอบเท้าของคุณเป็นประจำและรักษาอาการบาดเจ็บและแผลพุพองทันที ขาของคุณควรได้รับเลือดเพียงพอและนวดอย่างสม่ำเสมอ
- ทาครีมบำรุงผิวสำหรับผิวแห้งและคันเพื่อป้องกันการติดเชื้อที่เกิดจากการเกา
- รักษาฝีสิวหรือผิวหนังอักเสบทันที คุณสามารถใช้สารต้านเชื้อแบคทีเรียและไฮโดรเจนเปอร์ออกไซด์เพื่อทำความสะอาดแผลที่บ้านได้ แต่ถ้าคุณมีอาการบวมมีน้ำมูกหรือมีไข้คุณต้องไปพบแพทย์เพื่อสั่งยาปฏิชีวนะ
- โรคเบาหวานประเภท 1 มักนำไปสู่การติดเชื้อยีสต์ในช่องคลอดซ้ำในสตรีและโรคผิวหนังโดยทั่วไป ป้องกันการติดเชื้อโดยสวมชุดชั้นในผ้าฝ้ายที่สะอาดและรักษาบริเวณอวัยวะเพศให้สะอาดและแห้ง เปลี่ยนเป็นเสื้อผ้าสกปรกและชุดว่ายน้ำทันทีเพื่อป้องกันไม่ให้แบคทีเรียเติบโตในบริเวณอวัยวะเพศ
เลิกนิสัยที่ไม่ดีต่อสุขภาพและเสพติด เลิกสูบบุหรี่แอลกอฮอล์การเคี้ยวยาสูบการใช้สารเสพติดและการเสพติดรูปแบบอื่น ๆ การใช้งานการสูดดมหรือการสัมผัสกับสารเหล่านี้อาจทำให้ระดับน้ำตาลในเลือดผันผวนอย่างคาดไม่ถึง คุณไม่ควรเสี่ยงต่อสุขภาพของคุณ
- นอกจากนี้แอลกอฮอล์ควันบุหรี่และยาอื่น ๆ ยังส่งผลเสียต่อสุขภาพร่างกายและจิตใจมากกว่าการทำให้โรคเบาหวานรุนแรงขึ้น คุณควรพิจารณาเลิกยาและยาเพื่อสุขภาพโดยรวมและความเป็นอยู่ที่ดี
- คุณไม่จำเป็นต้องเลิกแอลกอฮอล์ แต่ควร จำกัด เพราะมันสามารถเพิ่มหรือลดน้ำตาลในเลือดของคุณขึ้นอยู่กับระดับการดูดซึมและอาหารที่คุณกิน ดื่มในปริมาณที่พอเหมาะ (วันละ 1-2 แก้ว) และพร้อมมื้ออาหาร
ลดความตึงเครียด. กุญแจสำคัญในการจัดการกับโรคเบาหวานอย่างมีสุขภาพดีคือการจัดการความเครียดอย่างมีประสิทธิภาพ เนื่องจากฮอร์โมนที่ร่างกายผลิตขึ้นเพื่อตอบสนองต่อความเครียดอาจทำให้การทำงานที่มีประสิทธิภาพของอินซูลินที่คุณใช้ลดลง สิ่งนี้ก่อให้เกิดวงจรแห่งความเครียดและความผิดหวังที่ส่งผลร้ายแรงต่อโรคเบาหวาน
- หยุดพักเพื่อทำสิ่งที่คุณชอบเช่นอ่านหนังสือใช้เวลากับครอบครัวหรือทำสวน
- ใช้เทคนิคการผ่อนคลายซึ่งรวมถึงการฝึกการหายใจโยคะการทำสมาธิและการบำบัดด้วยการผ่อนคลายแบบก้าวหน้า คุณสามารถฝึกการหายใจได้โดยนั่งหรือนอนและผ่อนคลายมือและเท้า หายใจเข้าลึก ๆ แล้วหายใจออกแรง ๆ จนกว่าอากาศจะหมด หายใจเข้าและหายใจออกอีกครั้งและผ่อนคลายกล้ามเนื้อช้าๆขณะหายใจออก ทำแบบฝึกหัดอย่างน้อย 10 นาทีต่อวัน
- เทคนิคการผ่อนคลายอีกอย่างคือการเคลื่อนไหวร่างกาย คุณสามารถผ่อนคลายได้ด้วยการเคลื่อนไหวร่างกายเช่นวิ่งไปรอบ ๆ ยืดตัวและเขย่าตัว
ตรวจสุขภาพเป็นประจำ โรคเบาหวานเป็นอีกหนึ่งโรคที่ทำให้ร่างกายอ่อนแอลงหากไม่ได้รับการตรวจสอบและรักษาอย่างเหมาะสม นอกเหนือจากวิถีชีวิตที่มีสุขภาพดีคุณควรกำหนดเวลาการตรวจร่างกายเพื่อประเมินว่าร่างกายของคุณตอบสนองต่อโรคเบาหวานได้ดีเพียงใดและเข้าแทรกแซงตั้งแต่เนิ่นๆเพื่อป้องกันไม่ให้เกิดภาวะแทรกซ้อน
- นอกเหนือจากการตรวจน้ำตาลในเลือดของคุณทุกวันแล้วคุณจะต้องทำการทดสอบ A1c สองถึงสี่ครั้งต่อปีเพื่อประเมินระดับการควบคุมเบาหวานของคุณ การทดสอบ HbA1c (glycated hemoglobin) ให้ข้อมูลเกี่ยวกับระดับน้ำตาลในเลือดของคุณในช่วงสองถึงสามเดือนที่ผ่านมาโดยการวัดเปอร์เซ็นต์ของน้ำตาลในเลือดและฮีโมโกลบินในเลือด นี่คือโปรตีนที่นำออกซิเจนในเซลล์เม็ดเลือดแดง ระดับน้ำตาลในเลือดของคุณสูงขึ้นน้ำตาลจะจับกับฮีโมโกลบินมากขึ้น การทดสอบนี้เป็นการทดสอบมาตรฐานสำหรับการประเมินการจัดการและการวิจัยโรคเบาหวาน
- คุณต้องได้รับการทดสอบสายตาและเฝ้าติดตามครีอะตินินในซีรั่ม (ของเสียจากการเผาผลาญของกล้ามเนื้อ) ในแต่ละปีเพื่อตรวจหาภาวะเบาหวานขึ้นจอตาซึ่งอาจทำให้เกิดความบกพร่องในการมองเห็นหรือการสูญเสีย และโรคไต
- คุณควรตรวจไขมันและความดันโลหิตปีละสี่ครั้งสำหรับโรคหัวใจถ้ามี
- แนะนำให้ฉีดวัคซีนบาดทะยักเนื่องจากมีความเสี่ยงสูงต่อการติดเชื้อด้วยการฉีดอินซูลินทุกวันและการรักษาบาดแผลที่บกพร่อง
- ตรวจสอบให้แน่ใจว่าได้รับการฉีดวัคซีนทั้งหมด ฉีดวัคซีนป้องกันไข้หวัดใหญ่ทุกปีและวัคซีนป้องกันโรคปอดบวม ศูนย์ควบคุมและป้องกันโรคยังแนะนำให้ฉีดวัคซีนป้องกันไวรัสตับอักเสบบีหากคุณยังไม่ได้รับการฉีดวัคซีนและเป็นเบาหวานชนิดที่ 1 หรือ 2 คุณจำเป็นต้องได้รับการฉีดวัคซีนอย่างครบถ้วนเนื่องจากน้ำตาลในเลือดสูงอาจทำให้ระบบภูมิคุ้มกันของคุณอ่อนแอลง แปลภาษา.
จัดให้ตัวเอง เทคนิคหลักในการรับมือกับภาวะน้ำตาลในเลือดต่ำหากเกิดขึ้นโดยเฉพาะเมื่ออยู่กลางแจ้ง สิ่งสำคัญคือต้องระวังว่าภาวะน้ำตาลในเลือดต่ำอาจเป็นอันตรายถึงชีวิตและคุณต้องทำตามขั้นตอนต่างๆเพื่อเตรียมพร้อมสำหรับปัญหาน้ำตาลในเลือด
- พกเม็ดน้ำตาลลูกอมหรือน้ำผลไม้ไว้ในกระเป๋าและใช้เมื่อมีอาการของภาวะน้ำตาลในเลือดต่ำ
- นำบัตรที่มีข้อมูลเกี่ยวกับภาวะน้ำตาลในเลือดต่ำและการรักษา ป้อนหมายเลขโทรศัพท์ของนักบำบัดและคนที่คุณรัก หากคุณรู้สึกสับสนและเวียนหัวการ์ดใบนี้จะบอกคนอื่นว่าต้องทำอะไรและจะบอกใคร
- คุณยังสามารถสวมแท็กหรือสร้อยข้อมือที่ระบุว่าคุณเป็นโรคเบาหวาน สิ่งนี้ช่วยให้ผู้อื่นระบุและช่วยเหลือคุณได้หากจำเป็น
ส่วน 3 ของ 3: ศึกษาตัวเอง
ทำความเข้าใจกับโรคเบาหวานประเภท 1 ในผู้ป่วยโรคเบาหวานชนิดที่ 1 เซลล์β (เบต้า) ของตับอ่อนไม่มีความสามารถในการสังเคราะห์อินซูลินเพียงพอและทำให้เกิดโรคเบาหวานประเภท 1 เบต้าเซลล์และบางครั้งเกาะตับอ่อนซึ่งเป็นส่วนของตับอ่อนที่มีเซลล์ต่อมไร้ท่อ ในกรณีที่ไม่มีอินซูลินกลูโคสจะสะสมในกระแสเลือดและเพิ่มระดับน้ำตาลในเลือด
- โรคเบาหวานประเภท 1 สามารถพัฒนาได้ในทางทฤษฎีในทุกช่วงอายุ แต่มักเกิดในคนที่อายุต่ำกว่า 30 ปีและเป็นเบาหวานประเภทที่พบบ่อยที่สุด โรคเบาหวานประเภท 1 ต้องการการรักษาด้วยอินซูลินตลอดชีวิตเพื่อดำรงชีวิต ปัจจุบันยังไม่มีวิธีการรักษาอื่น ๆ อย่างไรก็ตามการศึกษาจำนวนมากยังคงดำเนินการอยู่และการรักษาระยะยาวหรือการรักษาเช่นตับอ่อนเทียมและการปลูกถ่ายเซลล์ตับอ่อนหรือเกาะเล็กเกาะน้อย
สังเกตสัญญาณและอาการของโรคเบาหวานประเภท 1. ในช่วงแรกโรคเบาหวานของเด็กและเยาวชนทำให้เกิดความเจ็บป่วยเล็กน้อยซึ่งสับสนกับโรคอื่น อย่างไรก็ตามอาการมักเกิดขึ้นอย่างรวดเร็วในช่วงคลื่นและจำเป็นต้องได้รับการวินิจฉัยและรักษาโดยทันทีเนื่องจากโรคเบาหวานประเภท 1 มีความรุนแรงขึ้นเมื่อเวลาผ่านไปและอาจนำไปสู่ปัญหาสุขภาพที่รุนแรงเช่น ไตวายโคม่าและเสียชีวิต พบแพทย์ของคุณหากคุณสังเกตเห็นอาการดังต่อไปนี้:
- กระหายน้ำและปัสสาวะบ่อยโดยเฉพาะในเวลากลางคืน
- รู้สึกอ่อนแอโดยไม่มีเหตุผล
- ลดน้ำหนัก
- การมองเห็นเปลี่ยนไป
- การติดเชื้อรากำเริบ
- หิวอย่างต่อเนื่อง
เข้าใจว่าโรคเบาหวานเป็นโรคร้ายแรง แพทย์มักแนะนำให้ควบคุมระดับน้ำตาลในเลือดอย่างเข้มงวดด้วยเหตุผลเดียวกันนี้ แม้แต่ภาวะน้ำตาลในเลือดสูงเพียงเล็กน้อยก็จำเป็นต้องไปพบแพทย์เนื่องจากคุณสามารถเพิกเฉยต่อความเสียหายได้จนกว่าโรคจะดำเนินไป การควบคุมระดับน้ำตาลในเลือดอย่างเข้มงวดจึงเป็นสิ่งจำเป็น
- คุณอาจคิดว่า "ถ้าฉันรู้สึกสบายดีและน้ำตาลในเลือดของฉันสูงกว่าปกติเพียงเล็กน้อยจะร้ายแรงขนาดไหน?" สิ่งเหล่านี้เป็นความรู้สึกปกติสำหรับผู้ป่วยเบาหวาน แต่ต้องเปลี่ยนแปลง โรคเบาหวานคือฆาตกรเงียบ ระดับน้ำตาลในเลือดที่สูงสามารถทำลายหลอดเลือดและส่งผลกระทบต่ออวัยวะต่างๆ (ส่วนใหญ่คือเรตินา (จอประสาทตา) ไต (โรคไต) และกล้ามเนื้อหัวใจ (โรคหัวใจเรื้อรังที่ไม่สามารถอธิบายได้)
- มุ่งมั่นเพื่อชีวิตที่แข็งแรงและมีความสุขโดยยอมรับว่าโรคนี้เป็นอันตราย แต่สามารถจัดการได้ด้วยการรักษาที่มีประสิทธิภาพและการปรับเปลี่ยนวิถีชีวิต
สังเกตอาการของโรคเบาหวานคีโตอะซิโดซิส. นี่คือภาวะแทรกซ้อนของโรคเบาหวานที่ร้ายแรงซึ่งเกิดจากการที่ร่างกายผลิตกรดจำนวนมากในเลือดที่เรียกว่าคีโตนเพื่อเปลี่ยนไขมันเป็นพลังงานโดยการผลิตอินซูลินไม่เพียงพอ ผู้ป่วยเบาหวานชนิดที่ 1 ทุกคนจำเป็นต้องเรียนรู้วิธีการทดสอบคีโตนในปัสสาวะ (ความเป็นกรดสูงไม่ใช่ของแข็ง) ที่บ้านโดยใช้แถบน้ำยาที่มีจำหน่ายทั่วไป เกล็ดรีเอเจนต์เป็นวิธีการทดสอบโรคโดยตรงเนื่องจากสามารถแสดงความเข้มข้นของคีโตนในปัสสาวะได้ อย่างไรก็ตามคุณอาจทราบถึงอาการอื่น ๆ ของโรคเบาหวานคีโตซิโดซิสเช่น:
- น้ำตาลในเลือดสูง
- กระหายน้ำ
- ปัสสาวะบ่อย
- คลื่นไส้อาเจียน
- ปวดท้อง
- ความอ่อนแออ่อนเพลียหรืออาเจียน
- หายใจถี่
- มองเห็นภาพซ้อน
- สมาธิยาก
- หากคุณสังเกตเห็นอาการข้างต้นคุณต้องโทรไปที่ห้องฉุกเฉินเพื่อเข้ารับการรักษาในโรงพยาบาลและรับการรักษา คุณต้องรับประทานอินซูลินในปริมาณที่เหมาะสมในขณะที่รอความช่วยเหลือ
รู้จักอาการของภาวะน้ำตาลในเลือดต่ำ. เมื่ออยู่ในการรักษาด้วยอินซูลินภาวะน้ำตาลในเลือดอาจเกิดขึ้นได้เมื่อรับประทานอาหารลดลงอาเจียนงดมื้ออาหารการฝึกมากเกินไปหรือเมื่อปริมาณอินซูลินเพิ่มขึ้น หากไม่ได้รับการรักษาอย่างทันท่วงทีผู้ที่มีภาวะน้ำตาลในเลือดต่ำอาจหมดสติได้ดังนั้นควรระวังสัญญาณต่อไปนี้:
- เพ้อ
- ตัวสั่น
- เวียนหัว
- สับสน
- เหงื่อ
- ปวดหัวอย่างรุนแรง
- มองเห็นภาพซ้อน
- หัวใจเต้นเร็วหรือผิดปกติ
- โปรดทราบว่า Beta blockers ที่ใช้ในการรักษาความผิดปกติของหัวใจเช่น angina อาจรวมถึงอาการอื่น ๆ ของภาวะน้ำตาลในเลือดต่ำยกเว้นการขับเหงื่อ
- หากคุณพบอาการเหล่านี้ให้กินหรือดื่มสารที่มีน้ำตาลเช่นน้ำผลไม้หรือยาเม็ดน้ำตาล สารให้ความหวานเพียง 15-20 กรัมก็มีผลในเวลาที่เหมาะสม ตรวจน้ำตาลในเลือดของคุณในอีก 15 นาทีต่อมาและหากยังต่ำอยู่คุณสามารถทานสารให้ความหวานอีก 15-20 กรัมแล้วโทรเรียกรถพยาบาล
คำแนะนำ
- แม้ว่าจะไม่มีการรักษาโรคเบาหวานอย่างสมบูรณ์ แต่ปัจจุบันเทคโนโลยีและการรักษาได้พัฒนาไปจนถึงระดับที่ผู้ป่วยโรคเบาหวานประเภท 1 สามารถมีชีวิตที่มีความสุขและมีสุขภาพดีได้หากพวกเขารู้วิธี ควบคุมสถานะของคุณ
- พิจารณาเข้าร่วมกลุ่มสนับสนุนสำหรับผู้ป่วยโรคเบาหวานประเภท 1 กลุ่มสนับสนุนมีสองรูปแบบออนไลน์และแบบตัวต่อตัว
- โปรดทราบว่าการศึกษาที่ค้นหาวิธีการรักษาโรคเบาหวานประเภท 1 ยังคงดำเนินอยู่
คำเตือน
- ปรึกษาแพทย์ของคุณเสมอเกี่ยวกับวิธีจัดการโรคเบาหวานประเภท 1 ให้ดีที่สุด แพทย์ของคุณสามารถพูดคุยเพื่อพัฒนาแผนการรักษาซึ่งรวมถึงการแทรกแซงทางการแพทย์และการปรับวิถีชีวิตให้เข้ากับลักษณะสถานการณ์และการวินิจฉัยของคุณ



